دوره 32، شماره 3 - ( 7-1402 )
جلد 32 شماره 3 صفحات 205-194 |
برگشت به فهرست نسخه ها
Research code: IR.GUMS.REC.1401.001
Ethics code: IR.GUMS.REC.1401.001
Download citation:
BibTeX | RIS | EndNote | Medlars | ProCite | Reference Manager | RefWorks
Send citation to:



BibTeX | RIS | EndNote | Medlars | ProCite | Reference Manager | RefWorks
Send citation to:
Ashobi M T, Samidoost P, Beghaei A, Ghazanfar Tehran S, Atarkar Roshan Z, Jafarinezhad A et al . The Frequency of Organ Donation and the Clinical Characteristics of Donors with Brain Death before and after the Outbreak of the COVID-19 Pandemic in Rasht, Iran. JGUMS 2023; 32 (3) :194-205
URL: http://journal.gums.ac.ir/article-1-2594-fa.html
URL: http://journal.gums.ac.ir/article-1-2594-fa.html
آشوبی محمد تقی، سامی دوست پیروز، بقایی آرین، غضنفر طهران سمانه، عطرکار روشن زهرا، جعفری نژاد علیرضا و همکاران.. بررسی فراوانی اهدای اعضا و ویژگیهای اهداکنندگان دچار مرگ مغزی در بازه زمانی قبل و بعد از شیوع پاندمی کووید-19 در مرکز پیوند بیمارستان رازی رشت. مجله علوم پزشکی گیلان. 1402; 32 (3) :194-205
محمد تقی آشوبی1 

 ، پیروز سامی دوست2
، پیروز سامی دوست2 

 ، آرین بقایی3
، آرین بقایی3 
 ، سمانه غضنفر طهران3
، سمانه غضنفر طهران3 

 ، زهرا عطرکار روشن4
، زهرا عطرکار روشن4 

 ، علیرضا جعفری نژاد5
، علیرضا جعفری نژاد5 

 ، محمد صادق اسماعیلی دلشاد*6
، محمد صادق اسماعیلی دلشاد*6 




 ، پیروز سامی دوست2
، پیروز سامی دوست2 

 ، آرین بقایی3
، آرین بقایی3 
 ، سمانه غضنفر طهران3
، سمانه غضنفر طهران3 

 ، زهرا عطرکار روشن4
، زهرا عطرکار روشن4 

 ، علیرضا جعفری نژاد5
، علیرضا جعفری نژاد5 

 ، محمد صادق اسماعیلی دلشاد*6
، محمد صادق اسماعیلی دلشاد*6 


1- گروه جراحی، دانشکده پزشکی، بیمارستان رازی،دانشگاه علومپزشکی گیلان، رشت، ایران.
2- گروه جراحی، دانشکده پزشکی، مرکز تحقیقات آموزش پزشکی، بیمارستان رازی، دانشگاه علومپزشکی گیلان، رشت، ایران.
3- دانشکده پزشکی، گروه بیهوشی، مرکزتخقیقات بیهوشی، بیمارستان الزهرا، دانشکده علوم پزشکی گیلان، رشت، ایران.
4- گروه پزشکی اجتماعی، دانشکده پزشکی، مرکز تحقیقات بیماریهای گوش و حلق و بینی،دانشگاه علومپزشکی گیلان، رشت، ایران.
5- گروه بیماریهای داخلی، دانشکده پزشکی، مرکز تحقیقات بیماریهای التهابی ریه، بیمارستان رازی، دانشگاه علومپزشکی گیلان، رشت، ایران.
6- گروه جراحی عروق، دانشکده پزشکی، بیمارستان رازی، دانشگاه علومپزشکی گیلان، رشت، ایران.
2- گروه جراحی، دانشکده پزشکی، مرکز تحقیقات آموزش پزشکی، بیمارستان رازی، دانشگاه علومپزشکی گیلان، رشت، ایران.
3- دانشکده پزشکی، گروه بیهوشی، مرکزتخقیقات بیهوشی، بیمارستان الزهرا، دانشکده علوم پزشکی گیلان، رشت، ایران.
4- گروه پزشکی اجتماعی، دانشکده پزشکی، مرکز تحقیقات بیماریهای گوش و حلق و بینی،دانشگاه علومپزشکی گیلان، رشت، ایران.
5- گروه بیماریهای داخلی، دانشکده پزشکی، مرکز تحقیقات بیماریهای التهابی ریه، بیمارستان رازی، دانشگاه علومپزشکی گیلان، رشت، ایران.
6- گروه جراحی عروق، دانشکده پزشکی، بیمارستان رازی، دانشگاه علومپزشکی گیلان، رشت، ایران.
متن کامل [PDF 4191 kb]
(714 دریافت)
| چکیده (HTML) (1843 مشاهده)
متن کامل: (1442 مشاهده)
مقدمه
پیوند اعضا بیش از چند دهه است که با موفقیت در سرتاسر جهان در حال انجام است. در طی چند دهه اخیر پیشرفتهای خوبی در این زمینه در ایران صورت گرفته است که شامل پیوند از اهداکنندگان زنده و دچار مرگ مغزی و احداث مراکز پیوند است. مرگ مغزی زمانی رخ میدهد که کلیه عملکردهای مغز متوقف شده و آسیب برگشتناپذیر مغزی ایجاد میشود [1]. اهدای عضو یک تصمیم نوعدوستانه است که میتواند توسط بستگان فرد پس از مرگ مغزی گرفته شود [2]. اگرچه بسیاری از سازمانها و مراکز پزشکی مداخلات گوناگون و دورههای آموزشی را به منظور افزایش رضایت از اهدای عضو برگزار میکنند [3]، هنوز کمبود ارگان جهت اهدا یک مشکل جدی در سرتاسر جهان است. میزان اهدای اعضا پس از مرگ مغزی میان کشورها بسیار متغیر است [4]. ایران یکی از کشورهایی است که با کمبود عضو اهدایی مواجه است[1]. در ایران سالیانه 2500 تا 4000 مورد مرگ مغزی وجود دارد که میتوانند جهت اهدای اعضا کاندید شوند، اگرچه در سال 2017 تنها حدود 900 مورد از بستگان بیماران دچار مرگ مغزی جهت اهدای عضو رضایت دادند. میزان اهدای عضو در ایران 10/9 مورد به ازای هر یک میلیون نفر است که از این نظر ایران در رتبه 27 در جهان قرار دارد [5].
شیوع پنومونی توسط کروناویروس جدید سندروم حادتنفسی2، با ایجاد بیماری کووید-19 که در اواخر سال 2019 گزارش شد [6] و سریعاً به اپیدمی تبدیل شد، سبب تغییر زندگی روزمره، اختلال در عملکرد بیمارستانی، خدمات پزشکی و منابع مراقبتهای بهداشتی شده است [7]. در حین پاندمی کووید-19، فرایند اهدا و پیوند اعضا بهدلیل خطر پیوند از اهداکنندگان مبتلا به کووید-19 بدون علامت، خطر انتقال کووید-19 از پرسنل مراقبتهای بهداشتی با عفونت ناشناخته و همچنین بهدلیل استفاده از داروهای ایمنوساپرسور بعد از پیوند، تحت تأثیر منفی قرار گرفته است [7، 8]. مطالعات نشان دادهاند دریافتکنندگان پیوند کبد و کلیه در ریسک افزایشیافته مرگومیر نسبت به جمعیت عادی هستند [9]. اگرچه کووید-19 یک بار جدی بر دوش سیستم مراقبتهای بهداشتی ایجاد کرده، اما در بسیاری از کشورها، راهکارهایی اتخاذ شده تا فرایند پیوند دچار اختلال نشود که شامل غربالگری اهداکننده و گیرنده و اداره پیرامون عمل است [7، 8]. خطر پیشرفت کووید-19 از ارگان آلوده به ویروس، ناشناخته باقی مانده است، بنابراین در صورت تصمیم به پیوند باید بسیار محتاط بود. انتقال تحت تأثیر عوامل خطر اپیدمیولوژیک، دوره نهفتگی، درجه وایرمی و زنده ماندن ویروس در خون و ارگان قرار میگیرد [10]. جامعه پیوند آمریکا توصیه میکند از اهداکنندگان تست کووید-19 به عمل آید و در صورت وجود بیماری فعال یا تست مثبت یا در بیماران با ریسک بالا اهدا انجام نگیرد [11].
دانستن میزان بروز مرگ مغزی و ایجاد برنامههای بلندمدت که آگاهی درمورد مرگ مغزی را افزایش میدهد ممکن است تعداد بیمارانی که پتانسیل اهدا دارند را در آینده افزایش دهد. از طرفی شیوع بیماری کووید-19 طی سالهای اخیر و اهمیت آن در روند اهدا و پیوند اعضا، تمام مراکز پیوند در سراسر دنیا را متأثر ساخته است. همچنین براساس بررسیهای ما کمتر مطالعهای در ایران بهویژه استان گیلان به منظور بررسی روند اهدا و پیوند اعضا در دوران شیوع کووید-19 انجام شده و اکثر مطالعات به بررسی علائم بالینی و پیامد بیماران کووید-19 با سابقه پیوند اعضا پرداختهاند. با توجه به اینکه گیلان مرکز پیوند شمال کشور است و تعداد زیادی از بیماران به امید پیوند در این مرکز هستند، بر آن شدیم تا با بررسی پرونده اهداکنندگان دچار مرگ مغزی و بیماران تحت پیوند و محاسبه فراوانی اهدا و پیوند اعضا در دوران قبل و پس از کرونا، به بررسی نقش بیماری کووید-19 بر فرایند اهدا و پیوند اعضا در بازه زمانی 3ساله در دانشگاه علومپزشکی گیلان بپردازیم تا با توجه به نتایج حاصله بتوانیم ارزیابی دقیقی از وضعیت پیوند در دوران شیوع کووید-19 داشته باشیم و با بهکارگیری استراتژیهای لازم مانع از اختلال در روند پیوند در این مرکز شویم.
روشها
این مطالعه مقطعی با روش نمونهگیری در دسترس پس از تأیید معاونت محترم پژوهشی و دریافت کد اخلاق به شماره IR.GUMS.REC.1401.001، به منظور تعیین اثر پاندمی کووید-19 بر فراوانی اهدا و پیوند اعضا از بیماران دچار مرگ مغزی در مرکز آموزشی درمانی رازی رشت در بازه زمانی مرداد 1397 تا شهریور1400 انجام گرفت. معیارهای ورود شامل تمام بیماران دچار مرگ مغزی که در بازه زمانی مذکور در بیمارستانهای استان گیلان بستری بوده و پس از کسب معیارهای لازم جهت اهدای اعضا و دریافت رضایت از خانواده جهت اهدای اعضا به بیمارستان رازی رشت منتقل شده بودند و معیارهای عدم ورود شامل ناقص بودن اطلاعات موجود در مدارک پزشکی و پروندههای بیماران بود. بدینمنظور از اطلاعات موجود در سامانه ثبت مشخصات موارد مرگ مغزی وزارت بهداشت و همچنین پروندههای بیماران استفاده شد. این اطلاعات شامل سن، جنس، بیماری زمینهای، سابقه مصرف سیگار و مواد مخدر، محل سکونت (شهر، روستا)، علت منجر به مرگ مغزی، عضو اهدایی و همچنین نوع عضو پیوندشده و محل پیوند در داخل یا خارج استان و تعداد عضو اهدایی به ازای هر بیمار بود که در فرم جمعآوری اطلاعات ثبت شد.
سپس این فاکتورها براساس زمان آغاز پاندمی کووید-19 در ایران، در دو بازه زمانی اول مرداد 1397 لغایت اول اسفند 1398 (دوره قبل از پاندمی) و اسفند 1398 لغایت شهریور 1400 (دوره پاندمی) مقایسه شدند.جهت تعیین فراوانی اهدا، میزان کل موارد مرگ مغزی در طول دو بازه زمانی مذکور از طریق آمار ثبتشده استخراج شد و با توجه به تعداد موارد اهدا در همین بازه زمانی، فراوانی اهدا محاسبه شد. همچنین جهت تعیین فراوانی اهدای عضو به ازای هر اهداکننده، از محاسبه تعداد کل اعضای اهدایی (کبد، کلیه) و تعداد افراد اهداکننده استفاده شد. درمورد پیوند اعضا نیز تعداد موارد پیوند اعضا که در این مرکز انجام شده و تعداد مواردی که اعضا به مراکز پیوند تهران و شیراز ارسال شده بودند به تفکیک دو بازه زمانی ثبت و ارزیابی شد.
تمام دادهها توسط نرمافزار SPSS نسخه 21 آنالیز شدند و سطح معنیداری، کمتر از 0/05 در نظر گرفته شد. فراوانی دادهها بهصورت عدد و درصد بیان شد و میانگین دادههای کمی بهصورت میانگین±انحرافمعیار بیان شد. برای بررسی ارتباط بین متغیرها از آزمونهای کایدو و فیشر استفاده شد.
یافتهها
در مطالعه حاضر، 75 اهداکننده اعضای داخل شکم دچار مرگ مغزی در طی سالهای 1397 تا 1400 مورد بررسی قرار گرفتند. بیشترین درصد اهداکنندگان را مردان با محدوده سنی 51 تا 60 سال تشکیل میدادند، درحالیکه کمسنترین فرد 8ساله و مسنترین فرد 67ساله بود. میانگین سنی اهداکنندگان برابر 16/32±40/37 سال بود. میانگین سنی اهداکنندگان قبل از پاندمی 16/13±35/55 سال و بعد از پاندمی 14/4±46/84 سال بود که از نظر سنی تفاوت آماری معنیداری میان بیماران وجود داشت، بهطوریکه بیماران اهداکننده در بازه زمانی پس از پاندمی کووید-19 سن بالاتری نسبت به بیماران قبل از پاندمی کووید-19 داشتند (p<0/001). بیشتر اهداکنندگان ساکن شهر بودند. در میان اهداکنندگان، پرفشاری خون بیشترین شیوع را داشت.
از نظر عادات مصرف سیگار و اوپیوم، تفاوت آماری معنیداری میان بیماران وجود نداشت (0/610=P). از نظر بیماری زمینهای، اگرچه موارد بیماری زمینهای در بازه زمانی پس از شیوع پاندمی کووید-19 بیشتر از بازه زمانی قبل از شیوع پاندمی کووید-19 بود، اما از این نظر اختلاف آماری معنیداری میان گروهها وجود نداشت (0/060=P). در بررسی علل منجر به مرگ مغزی، ارتباط آماری معنیداری بین بیماران اهداکننده اعضا، برحسب بازه زمانی قبل و بعد از شیوع ویروس کرونا دیده شد (0/015=P)، بهطوریکه شایعترین علت منجر به مرگ مغزی در بازه زمانی قبل از شیوع کووید-19، تروما و پس از پاندمی کووید، علل مغزی عروقی بود (جدول شماره 1).

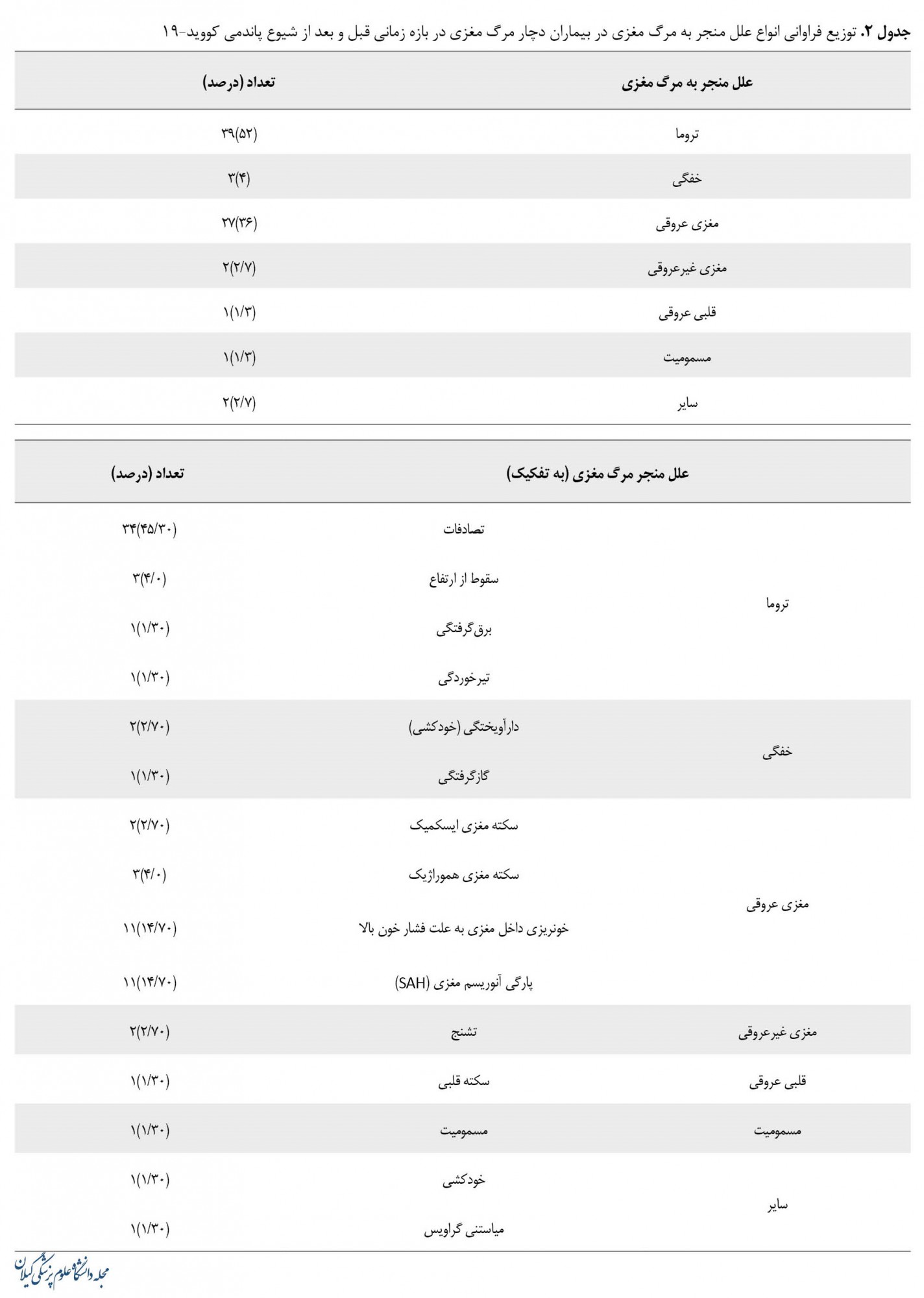
تروما و علل مغزی عروقی شایعترین علت منجر به مرگ مغزی را تشکیل میدادند. از میان علل ترومای منجر به مرگ مغزی به تفکیک، تصادفات و از میان علل قلبی عروقی به تفکیک، خونریزی داخل مغزی بهدلیل فشار خون بالا و پارگی آنوریسم مغزی شایعترین علل را تشکیل میدادند (جدول شماره 2).
از میان 75 بیمار دچار مرگ مغزی مورد مطالعه، 43 بیمار در بازه زمانی قبل از پاندمی و 32 بیمار در بازه زمانی پاندمی کووید-19 اهدای عضو داشتند. درکل، 167 ارگان داخل شکمی اهدا شد (جدول شماره 2). فراوانی توزیع اهدای اعضا و همچنین میانگین تعداد اعضای اهدایی به ازای هر اهداکننده در بازه زمانی قبل از شیوع پاندمی به طور معنیداری بیشتر از تعداد اهداکنندگان بعد از شیوع پاندمی بود (p<0/001) (جدول شماره 3).

در بررسی فراوانی محل پیوند کلیه اعضای اهدایی و همچنین به تفکیک اعضا، ارتباط آماری معنیداری بین بازه زمانی قبل و بعد از شیوع ویروس کرونا دیده نشد (p>0/05) (جدول شماره 4).

بحث
مطالعه ما نشان داد در پی همهگیری کووید-19، تعداد اهداکنندگان و همچنین تعداد پیوندهای انجامشده بهصورت چشمگیری نسبت به بازه زمانی قبل از وقوع پاندمی کاهش یافته است. همهگیری کووید-19 در سراسر دنیا تأثیر زیادی در فرایند اهدا و پیوند اعضا داشته است. فرایند پیوند اعضا به بهبودهای قابل توجهی در بقا و کیفیت زندگی بیماران مبتلا به بیماری ارگان در مرحله نهایی منجر میشود. با این حال، این امر به افزایش حساسیت نسبت به عفونت و سرمایهگذاری قابل توجه در منابع سیستم مراقبتهای بهداشتی منجر میشود که چالشهای بزرگی را در طول یک بیماری همهگیر ایجاد میکند [12].
در ایران، قبل از همهگیری بیماری کووید-19، سالانه تقریباً 1000 پیوند عضو انجام میشد، درحالیکه 25000 بیمار در لیست انتظار باقی میماندند و تقریباً 1000 نفر در این لیست انتظار، جان خود را از دست میدادند. در ایالات متحده، اروپا و سایر کشورها نیز کمبود اهداکنندگان پیوند وجود دارد و بهدلیل انتظار طولانی در لیست پیوند، میزان مرگومیر بالاست [13]. از زمان شیوع بیماری کووید-19، فعالیتهای مربوط به تهیه و پیوند اعضا در سراسر جهان رو به کاهش بوده است [14]. در ایران، تعداد اهداکنندگان مرگ مغزی در سال 2020، 645 نفر بوده که نسبت به سالهای قبل از همهگیری کووید-19 کاهش یافته است، بهطوریکه در سال 2019، قبل از همهگیری، این تعداد، 1078 نفر بوده است [15].
در مطالعه ما تعداد ارگانهای کبد و کلیه اهداشده به ازای هر بیمار اهداکننده دچار مرگ مغزی، بهصورت معنیداری کاهش یافت که این کاهش بهویژه درمورد اهدای کلیه چشمگیرتر بود که در این زمینه میتوان به آسیب بیشتر کلیه بهعنوان یکی از ارگانهای درگیر در عفونت کرونا اشاره کرد. در مطالعه لطیفی و همکاران، تفاوت قابل توجهی بین میانگین اهدای عضو، اهداکنندگان بالقوه و رضایت خانواده در بازه زمانی 2020 در مقایسه با 2019 و 2018 مشاهده شد. علاوه بر این، بین میانگین اهداکنندگان واجد شرایط در طول دو دوره زمانی مذکور، تفاوت معنیداری وجود داشت [16]، که نتایج این مطالعه مشابه مطالعه ماست. اما در مطالعهای دیگر تعداد ارگانها به ازای هر اهداکننده 1/2±2/3 و 1/2±2/2 در بازه زمانی بعد و قبل از پاندمی کووید-19 گزارش شد که این مقدار از نظر آماری معنیدار نبود [17]. علت تفاوت در نتایج این مطالعه با مطالعه ما را میتوان به تفاوت در ارگانهای اهدایی در دو مطالعه نسبت داد، زیرا در مطالعه ما تنها میزان اهدای دو ارگان کبد و کلیه مورد ارزیابی قرار گرفت ولی در مطالعه آنها سایر ارگانها شامل قلب، ریه و بافتها هم بررسی شدند. میزان بروز و تأثیر کووید-19 بر فرایند اهدای اعضا در مطالعات، بسیار متفاوت گزارش شده است. برخی از کشورها گزارش کردهاند که میزان اهدا در طول همهگیری به کمتر از 50 درصد کاهش یافته است [18].
در بریتانیا، در مقایسه با سال 2019، تعداد اهداکنندگان مرگ مغزی 66 درصد و تعداد پیوندها 68 درصد کاهش یافت [19]. با این حال، کووید-19 تأثیر قابل توجهی بر تعداد اهداکنندگان عضو دچار مرگ مغزی در هنگکنگ [20]، اسلوونی و آلمان [21] نداشته است. در دوران پاندمی کووید-19 در ایران، چالشهای زیادی در مسیر اهدای اعضا از بیماران دچار مرگ مغزی وجود داشت که از آن جمله میتوان به تعطیلی بخشهای پیوند و فراهمآوری اعضای بدن در بسیاری از بیمارستانهای ایران، بستری شدن تعداد زیادی از بیماران مبتلا به کووید-19، کمبود تجهیزات، بهکارگیری اعضای آموزشدیده واحد جمعآوری اعضا و تیم پیوند جهت مراقبت از بیماران مبتلا به کووید-19 برای جبران کمبود پرسنل، سیاستهای محدودیت ترافیکی، عدم تخصیص بهموقع بودجه، تحریمهای خارجی، موارد نامناسب مرگ مغزی بهدلیل ابتلا به عفونت کووید-19، محدودیت در جمعآوری اعضای خانواده برای کسب رضایت خانواده برای اهدا، نیاز به زمان اضافی برای انجام آزمایشهای تشخیصی کووید-19 برای اهداکنندگان و گیرندگان عضو و طولانی شدن مدتزمان تأیید و تأثیر آن بر کیفیت ارگان اشاره کرد. خطر ابتلای بیشتر اعضای تیم فراهمآوری اعضا به کووید-19 یکی دیگر از موانع موجود در فرایند اهدا و پیوند اعضا بود، زیرا در بسیاری از موارد، اعضای این تیم ملزم به سفر به سایر مناطق خارج از شهر خود برای شناسایی بیماران مبتلا به مرگ مغزی، کسب رضایت و ارائه مراقبت و انتقال به بخش فراهمآوری و اهدای عضو بودند [22]. مسلماً مرکز ما بهعنوان قطب پیوند شمال کشور از این موانع و مشکلات در زمان پاندمی کووید-19 مستثنی نبوده است.
کاهش قابل توجهی در موارد پیوند اعضا در طول همهگیری کووید-19 در بسیاری از کشورهای جهان گزارش شده است [13، 23، 24]. یک ارتباط قوی بین افزایش عفونتهای کووید-19 و کاهش میزان پیوند اعضا وجود دارد. کاهش کلی پیوند از اهداکنندگان دچار مرگ مغزی از زمان شیوع کووید-19 به ترتیب در فرانسه 90/6 درصد و در ایالات متحده 51/1 درصد بود. هم در فرانسه و هم در ایالات متحده، این کاهش عمدتاً ناشی از پیوند کلیه بود، اما تأثیر قابل توجهی برای پیوند قلب، ریه و کبد نیز مشاهده شد. مطالعات کاهش قابل توجه در نرخ پیوند حتی در مناطق با شیوع پایین کووید-19 را گزارش کردهاند که نشاندهنده تأثیر جهانی و سراسری کووید-19 فراتر از تأثیر محلی این عفونت است [23]. در مرکز ما تعداد موارد پیوند اعضا بهویژه کلیه در بازه زمانی پاندمی کووید-19 بهصورت چشمگیری کاهش یافت. یکی از علل اصلی کاهش موارد پیوند اعضا در گیلان در طی همهگیری کووید-19، عدم وجود مرکز مستقل پیوند است؛ بهطوریکه مرکز پیوند در زمان پاندمی، مرکز کووید-19 بود که مانع بزرگی در فرایند پیوند استان گیلان بهعنوان قطب پیوند شمال کشور بوده است.
نتایج ما نشان داد تعداد موارد اهدای اعضا به دنبال تروما در زمان پاندمی کووید-19 نسبت به قبل از آن کاهش قابل توجهی داشته است. به نظر میرسد یکی از دلایل کاهش میزان مرگومیر بهدنبال تروما، کاهش تعداد سفرهای بین شهری و کار از راه دور بهدلیل محدودیتهای همهگیری است. از طرفی موارد اهدای اعضا بهدنبال حوادث عروقی مغزی ناشی از بیماری زمینهای مانند فشار خون بالا در زمان پاندمی کووید-19 افزایش چشمگیری داشته است که این امر میتواند توجیهکننده سن بالاتر بیماران اهداکننده دچار مرگ مغزی در زمان پاندمی کووید-19 در مطالعه ما باشد. کاهش قابل توجه در تعداد پیوندها، پیامدهای عمدهای برای بخش بهداشت و جامعه دارد. فراتر از کاهش تقریباً جهانی در فعالیت پیوند، کشورها و مناطق خاصی با وجود چالشهای بزرگ و افزایش خطرات برای بیماران، موفق به انجام این پروسیجر شدهاند. این یافتهها مستلزم تحلیلهای بعدی در سطح منطقهای، کشوری و جهانی، با رویکردهای کیفی است برای درک اینکه چرا کاهش اهدا و پیوند اعضا رخ داده است. درک چگونگی واکنش کشورها و سیستمهای مراقبت بهداشتی مختلف به چالشهای مرتبط با کووید-19، میتواند آمادگی در زمینه حفظ امنیت پیوند را در زمان همهگیری بهبود بخشد.
نتیجهگیری
تأثیر همهگیری کووید-19 بر فراوانی اهدای عضو بیسابقه است. بر این اساس، تدوین پروتکلهای مناسب و ایجاد استراتژیهای جدید برای ارزیابی اهدای عضو امری ضروری است تا از ایمنی گیرندگان عضو و کادر پزشکی اطمینان حاصل شود. از طرفی اقدامات لازم جهت افزایش آگاهی عمومی از مرگ مغزی و بهبود اعتماد جامعه نسبت به هماهنگکنندگان پیوند اعضا و کارکنان مراقبتهای بهداشتی و استفاده از ابزارهای مجازی مبتکرانه برای ارتباط بدون تماس با خانوادههای اهداکننده و گیرنده باید انجام گیرد.
ملاحظات اخلاقی
پیروی از اصول اخلاق پژوهش
از نظر اخلاقی طرح با مشکلی روبهرو نبود. این مطالعه با شناسه اخلاق IR.GUMS.REC.1401.001 در سامانه اخلاق پژوهشهای زیستی دانشگاه علومپزشکی گیلان تصویب شد.
حامی مالی
این مطالعه تحت حمایت مالی هیچ سازمان و مؤسسهای نبوده است.
مشارکت نویسندگان
مفهومسازی و طراحی مطالعه: محمدتقی آشوبی، پیروز سامیدوست و محمدصادق اسماعیلی دلشاد؛ کسب، تحلیل و تفسیر دادهها: آرین بقایی، سمانه غضنفر طهران و زهرا عطرکار روشن؛ تهیه پیشنویس دستنوشته: علیرضا جعفرینژاد و پیروز سامیدوست؛ بازبینی نقادانه دستنوشته برای محتوای فکری مهم: محمدتقی آشوبی، محمدصادق اسماعیلی دلشاد و سمانه غضنفر طهران؛ تحلیل آماری: زهرا عطرکار روشن و آرین بقایی؛ جذب منابع مالی: : محمدتقی آشوبی و محمدصادق اسماعیلی دلشاد؛ حمایت اداری، فنی یا موادی: علیرضا جعفرینژاد و پیروز سامیدوست؛ نظارت بر مطالعه: محمدتقی آشوبی و محمدصادق اسماعیلی دلشاد.
تعارض منافع
هیچ تعارض منافعی توسط نویسندگان اعلام نشد.
تشکر و قدردانی
نویسندگان این مقاله کمال تشکر را از تمامی کادر درمان بیمارستان جهت همکاری در این مطالعه دارند.
پیوند اعضا بیش از چند دهه است که با موفقیت در سرتاسر جهان در حال انجام است. در طی چند دهه اخیر پیشرفتهای خوبی در این زمینه در ایران صورت گرفته است که شامل پیوند از اهداکنندگان زنده و دچار مرگ مغزی و احداث مراکز پیوند است. مرگ مغزی زمانی رخ میدهد که کلیه عملکردهای مغز متوقف شده و آسیب برگشتناپذیر مغزی ایجاد میشود [1]. اهدای عضو یک تصمیم نوعدوستانه است که میتواند توسط بستگان فرد پس از مرگ مغزی گرفته شود [2]. اگرچه بسیاری از سازمانها و مراکز پزشکی مداخلات گوناگون و دورههای آموزشی را به منظور افزایش رضایت از اهدای عضو برگزار میکنند [3]، هنوز کمبود ارگان جهت اهدا یک مشکل جدی در سرتاسر جهان است. میزان اهدای اعضا پس از مرگ مغزی میان کشورها بسیار متغیر است [4]. ایران یکی از کشورهایی است که با کمبود عضو اهدایی مواجه است[1]. در ایران سالیانه 2500 تا 4000 مورد مرگ مغزی وجود دارد که میتوانند جهت اهدای اعضا کاندید شوند، اگرچه در سال 2017 تنها حدود 900 مورد از بستگان بیماران دچار مرگ مغزی جهت اهدای عضو رضایت دادند. میزان اهدای عضو در ایران 10/9 مورد به ازای هر یک میلیون نفر است که از این نظر ایران در رتبه 27 در جهان قرار دارد [5].
شیوع پنومونی توسط کروناویروس جدید سندروم حادتنفسی2، با ایجاد بیماری کووید-19 که در اواخر سال 2019 گزارش شد [6] و سریعاً به اپیدمی تبدیل شد، سبب تغییر زندگی روزمره، اختلال در عملکرد بیمارستانی، خدمات پزشکی و منابع مراقبتهای بهداشتی شده است [7]. در حین پاندمی کووید-19، فرایند اهدا و پیوند اعضا بهدلیل خطر پیوند از اهداکنندگان مبتلا به کووید-19 بدون علامت، خطر انتقال کووید-19 از پرسنل مراقبتهای بهداشتی با عفونت ناشناخته و همچنین بهدلیل استفاده از داروهای ایمنوساپرسور بعد از پیوند، تحت تأثیر منفی قرار گرفته است [7، 8]. مطالعات نشان دادهاند دریافتکنندگان پیوند کبد و کلیه در ریسک افزایشیافته مرگومیر نسبت به جمعیت عادی هستند [9]. اگرچه کووید-19 یک بار جدی بر دوش سیستم مراقبتهای بهداشتی ایجاد کرده، اما در بسیاری از کشورها، راهکارهایی اتخاذ شده تا فرایند پیوند دچار اختلال نشود که شامل غربالگری اهداکننده و گیرنده و اداره پیرامون عمل است [7، 8]. خطر پیشرفت کووید-19 از ارگان آلوده به ویروس، ناشناخته باقی مانده است، بنابراین در صورت تصمیم به پیوند باید بسیار محتاط بود. انتقال تحت تأثیر عوامل خطر اپیدمیولوژیک، دوره نهفتگی، درجه وایرمی و زنده ماندن ویروس در خون و ارگان قرار میگیرد [10]. جامعه پیوند آمریکا توصیه میکند از اهداکنندگان تست کووید-19 به عمل آید و در صورت وجود بیماری فعال یا تست مثبت یا در بیماران با ریسک بالا اهدا انجام نگیرد [11].
دانستن میزان بروز مرگ مغزی و ایجاد برنامههای بلندمدت که آگاهی درمورد مرگ مغزی را افزایش میدهد ممکن است تعداد بیمارانی که پتانسیل اهدا دارند را در آینده افزایش دهد. از طرفی شیوع بیماری کووید-19 طی سالهای اخیر و اهمیت آن در روند اهدا و پیوند اعضا، تمام مراکز پیوند در سراسر دنیا را متأثر ساخته است. همچنین براساس بررسیهای ما کمتر مطالعهای در ایران بهویژه استان گیلان به منظور بررسی روند اهدا و پیوند اعضا در دوران شیوع کووید-19 انجام شده و اکثر مطالعات به بررسی علائم بالینی و پیامد بیماران کووید-19 با سابقه پیوند اعضا پرداختهاند. با توجه به اینکه گیلان مرکز پیوند شمال کشور است و تعداد زیادی از بیماران به امید پیوند در این مرکز هستند، بر آن شدیم تا با بررسی پرونده اهداکنندگان دچار مرگ مغزی و بیماران تحت پیوند و محاسبه فراوانی اهدا و پیوند اعضا در دوران قبل و پس از کرونا، به بررسی نقش بیماری کووید-19 بر فرایند اهدا و پیوند اعضا در بازه زمانی 3ساله در دانشگاه علومپزشکی گیلان بپردازیم تا با توجه به نتایج حاصله بتوانیم ارزیابی دقیقی از وضعیت پیوند در دوران شیوع کووید-19 داشته باشیم و با بهکارگیری استراتژیهای لازم مانع از اختلال در روند پیوند در این مرکز شویم.
روشها
این مطالعه مقطعی با روش نمونهگیری در دسترس پس از تأیید معاونت محترم پژوهشی و دریافت کد اخلاق به شماره IR.GUMS.REC.1401.001، به منظور تعیین اثر پاندمی کووید-19 بر فراوانی اهدا و پیوند اعضا از بیماران دچار مرگ مغزی در مرکز آموزشی درمانی رازی رشت در بازه زمانی مرداد 1397 تا شهریور1400 انجام گرفت. معیارهای ورود شامل تمام بیماران دچار مرگ مغزی که در بازه زمانی مذکور در بیمارستانهای استان گیلان بستری بوده و پس از کسب معیارهای لازم جهت اهدای اعضا و دریافت رضایت از خانواده جهت اهدای اعضا به بیمارستان رازی رشت منتقل شده بودند و معیارهای عدم ورود شامل ناقص بودن اطلاعات موجود در مدارک پزشکی و پروندههای بیماران بود. بدینمنظور از اطلاعات موجود در سامانه ثبت مشخصات موارد مرگ مغزی وزارت بهداشت و همچنین پروندههای بیماران استفاده شد. این اطلاعات شامل سن، جنس، بیماری زمینهای، سابقه مصرف سیگار و مواد مخدر، محل سکونت (شهر، روستا)، علت منجر به مرگ مغزی، عضو اهدایی و همچنین نوع عضو پیوندشده و محل پیوند در داخل یا خارج استان و تعداد عضو اهدایی به ازای هر بیمار بود که در فرم جمعآوری اطلاعات ثبت شد.
سپس این فاکتورها براساس زمان آغاز پاندمی کووید-19 در ایران، در دو بازه زمانی اول مرداد 1397 لغایت اول اسفند 1398 (دوره قبل از پاندمی) و اسفند 1398 لغایت شهریور 1400 (دوره پاندمی) مقایسه شدند.جهت تعیین فراوانی اهدا، میزان کل موارد مرگ مغزی در طول دو بازه زمانی مذکور از طریق آمار ثبتشده استخراج شد و با توجه به تعداد موارد اهدا در همین بازه زمانی، فراوانی اهدا محاسبه شد. همچنین جهت تعیین فراوانی اهدای عضو به ازای هر اهداکننده، از محاسبه تعداد کل اعضای اهدایی (کبد، کلیه) و تعداد افراد اهداکننده استفاده شد. درمورد پیوند اعضا نیز تعداد موارد پیوند اعضا که در این مرکز انجام شده و تعداد مواردی که اعضا به مراکز پیوند تهران و شیراز ارسال شده بودند به تفکیک دو بازه زمانی ثبت و ارزیابی شد.
تمام دادهها توسط نرمافزار SPSS نسخه 21 آنالیز شدند و سطح معنیداری، کمتر از 0/05 در نظر گرفته شد. فراوانی دادهها بهصورت عدد و درصد بیان شد و میانگین دادههای کمی بهصورت میانگین±انحرافمعیار بیان شد. برای بررسی ارتباط بین متغیرها از آزمونهای کایدو و فیشر استفاده شد.
یافتهها
در مطالعه حاضر، 75 اهداکننده اعضای داخل شکم دچار مرگ مغزی در طی سالهای 1397 تا 1400 مورد بررسی قرار گرفتند. بیشترین درصد اهداکنندگان را مردان با محدوده سنی 51 تا 60 سال تشکیل میدادند، درحالیکه کمسنترین فرد 8ساله و مسنترین فرد 67ساله بود. میانگین سنی اهداکنندگان برابر 16/32±40/37 سال بود. میانگین سنی اهداکنندگان قبل از پاندمی 16/13±35/55 سال و بعد از پاندمی 14/4±46/84 سال بود که از نظر سنی تفاوت آماری معنیداری میان بیماران وجود داشت، بهطوریکه بیماران اهداکننده در بازه زمانی پس از پاندمی کووید-19 سن بالاتری نسبت به بیماران قبل از پاندمی کووید-19 داشتند (p<0/001). بیشتر اهداکنندگان ساکن شهر بودند. در میان اهداکنندگان، پرفشاری خون بیشترین شیوع را داشت.
از نظر عادات مصرف سیگار و اوپیوم، تفاوت آماری معنیداری میان بیماران وجود نداشت (0/610=P). از نظر بیماری زمینهای، اگرچه موارد بیماری زمینهای در بازه زمانی پس از شیوع پاندمی کووید-19 بیشتر از بازه زمانی قبل از شیوع پاندمی کووید-19 بود، اما از این نظر اختلاف آماری معنیداری میان گروهها وجود نداشت (0/060=P). در بررسی علل منجر به مرگ مغزی، ارتباط آماری معنیداری بین بیماران اهداکننده اعضا، برحسب بازه زمانی قبل و بعد از شیوع ویروس کرونا دیده شد (0/015=P)، بهطوریکه شایعترین علت منجر به مرگ مغزی در بازه زمانی قبل از شیوع کووید-19، تروما و پس از پاندمی کووید، علل مغزی عروقی بود (جدول شماره 1).

تروما و علل مغزی عروقی شایعترین علت منجر به مرگ مغزی را تشکیل میدادند. از میان علل ترومای منجر به مرگ مغزی به تفکیک، تصادفات و از میان علل قلبی عروقی به تفکیک، خونریزی داخل مغزی بهدلیل فشار خون بالا و پارگی آنوریسم مغزی شایعترین علل را تشکیل میدادند (جدول شماره 2).

از میان 75 بیمار دچار مرگ مغزی مورد مطالعه، 43 بیمار در بازه زمانی قبل از پاندمی و 32 بیمار در بازه زمانی پاندمی کووید-19 اهدای عضو داشتند. درکل، 167 ارگان داخل شکمی اهدا شد (جدول شماره 2). فراوانی توزیع اهدای اعضا و همچنین میانگین تعداد اعضای اهدایی به ازای هر اهداکننده در بازه زمانی قبل از شیوع پاندمی به طور معنیداری بیشتر از تعداد اهداکنندگان بعد از شیوع پاندمی بود (p<0/001) (جدول شماره 3).

در بررسی فراوانی محل پیوند کلیه اعضای اهدایی و همچنین به تفکیک اعضا، ارتباط آماری معنیداری بین بازه زمانی قبل و بعد از شیوع ویروس کرونا دیده نشد (p>0/05) (جدول شماره 4).

بحث
مطالعه ما نشان داد در پی همهگیری کووید-19، تعداد اهداکنندگان و همچنین تعداد پیوندهای انجامشده بهصورت چشمگیری نسبت به بازه زمانی قبل از وقوع پاندمی کاهش یافته است. همهگیری کووید-19 در سراسر دنیا تأثیر زیادی در فرایند اهدا و پیوند اعضا داشته است. فرایند پیوند اعضا به بهبودهای قابل توجهی در بقا و کیفیت زندگی بیماران مبتلا به بیماری ارگان در مرحله نهایی منجر میشود. با این حال، این امر به افزایش حساسیت نسبت به عفونت و سرمایهگذاری قابل توجه در منابع سیستم مراقبتهای بهداشتی منجر میشود که چالشهای بزرگی را در طول یک بیماری همهگیر ایجاد میکند [12].
در ایران، قبل از همهگیری بیماری کووید-19، سالانه تقریباً 1000 پیوند عضو انجام میشد، درحالیکه 25000 بیمار در لیست انتظار باقی میماندند و تقریباً 1000 نفر در این لیست انتظار، جان خود را از دست میدادند. در ایالات متحده، اروپا و سایر کشورها نیز کمبود اهداکنندگان پیوند وجود دارد و بهدلیل انتظار طولانی در لیست پیوند، میزان مرگومیر بالاست [13]. از زمان شیوع بیماری کووید-19، فعالیتهای مربوط به تهیه و پیوند اعضا در سراسر جهان رو به کاهش بوده است [14]. در ایران، تعداد اهداکنندگان مرگ مغزی در سال 2020، 645 نفر بوده که نسبت به سالهای قبل از همهگیری کووید-19 کاهش یافته است، بهطوریکه در سال 2019، قبل از همهگیری، این تعداد، 1078 نفر بوده است [15].
در مطالعه ما تعداد ارگانهای کبد و کلیه اهداشده به ازای هر بیمار اهداکننده دچار مرگ مغزی، بهصورت معنیداری کاهش یافت که این کاهش بهویژه درمورد اهدای کلیه چشمگیرتر بود که در این زمینه میتوان به آسیب بیشتر کلیه بهعنوان یکی از ارگانهای درگیر در عفونت کرونا اشاره کرد. در مطالعه لطیفی و همکاران، تفاوت قابل توجهی بین میانگین اهدای عضو، اهداکنندگان بالقوه و رضایت خانواده در بازه زمانی 2020 در مقایسه با 2019 و 2018 مشاهده شد. علاوه بر این، بین میانگین اهداکنندگان واجد شرایط در طول دو دوره زمانی مذکور، تفاوت معنیداری وجود داشت [16]، که نتایج این مطالعه مشابه مطالعه ماست. اما در مطالعهای دیگر تعداد ارگانها به ازای هر اهداکننده 1/2±2/3 و 1/2±2/2 در بازه زمانی بعد و قبل از پاندمی کووید-19 گزارش شد که این مقدار از نظر آماری معنیدار نبود [17]. علت تفاوت در نتایج این مطالعه با مطالعه ما را میتوان به تفاوت در ارگانهای اهدایی در دو مطالعه نسبت داد، زیرا در مطالعه ما تنها میزان اهدای دو ارگان کبد و کلیه مورد ارزیابی قرار گرفت ولی در مطالعه آنها سایر ارگانها شامل قلب، ریه و بافتها هم بررسی شدند. میزان بروز و تأثیر کووید-19 بر فرایند اهدای اعضا در مطالعات، بسیار متفاوت گزارش شده است. برخی از کشورها گزارش کردهاند که میزان اهدا در طول همهگیری به کمتر از 50 درصد کاهش یافته است [18].
در بریتانیا، در مقایسه با سال 2019، تعداد اهداکنندگان مرگ مغزی 66 درصد و تعداد پیوندها 68 درصد کاهش یافت [19]. با این حال، کووید-19 تأثیر قابل توجهی بر تعداد اهداکنندگان عضو دچار مرگ مغزی در هنگکنگ [20]، اسلوونی و آلمان [21] نداشته است. در دوران پاندمی کووید-19 در ایران، چالشهای زیادی در مسیر اهدای اعضا از بیماران دچار مرگ مغزی وجود داشت که از آن جمله میتوان به تعطیلی بخشهای پیوند و فراهمآوری اعضای بدن در بسیاری از بیمارستانهای ایران، بستری شدن تعداد زیادی از بیماران مبتلا به کووید-19، کمبود تجهیزات، بهکارگیری اعضای آموزشدیده واحد جمعآوری اعضا و تیم پیوند جهت مراقبت از بیماران مبتلا به کووید-19 برای جبران کمبود پرسنل، سیاستهای محدودیت ترافیکی، عدم تخصیص بهموقع بودجه، تحریمهای خارجی، موارد نامناسب مرگ مغزی بهدلیل ابتلا به عفونت کووید-19، محدودیت در جمعآوری اعضای خانواده برای کسب رضایت خانواده برای اهدا، نیاز به زمان اضافی برای انجام آزمایشهای تشخیصی کووید-19 برای اهداکنندگان و گیرندگان عضو و طولانی شدن مدتزمان تأیید و تأثیر آن بر کیفیت ارگان اشاره کرد. خطر ابتلای بیشتر اعضای تیم فراهمآوری اعضا به کووید-19 یکی دیگر از موانع موجود در فرایند اهدا و پیوند اعضا بود، زیرا در بسیاری از موارد، اعضای این تیم ملزم به سفر به سایر مناطق خارج از شهر خود برای شناسایی بیماران مبتلا به مرگ مغزی، کسب رضایت و ارائه مراقبت و انتقال به بخش فراهمآوری و اهدای عضو بودند [22]. مسلماً مرکز ما بهعنوان قطب پیوند شمال کشور از این موانع و مشکلات در زمان پاندمی کووید-19 مستثنی نبوده است.
کاهش قابل توجهی در موارد پیوند اعضا در طول همهگیری کووید-19 در بسیاری از کشورهای جهان گزارش شده است [13، 23، 24]. یک ارتباط قوی بین افزایش عفونتهای کووید-19 و کاهش میزان پیوند اعضا وجود دارد. کاهش کلی پیوند از اهداکنندگان دچار مرگ مغزی از زمان شیوع کووید-19 به ترتیب در فرانسه 90/6 درصد و در ایالات متحده 51/1 درصد بود. هم در فرانسه و هم در ایالات متحده، این کاهش عمدتاً ناشی از پیوند کلیه بود، اما تأثیر قابل توجهی برای پیوند قلب، ریه و کبد نیز مشاهده شد. مطالعات کاهش قابل توجه در نرخ پیوند حتی در مناطق با شیوع پایین کووید-19 را گزارش کردهاند که نشاندهنده تأثیر جهانی و سراسری کووید-19 فراتر از تأثیر محلی این عفونت است [23]. در مرکز ما تعداد موارد پیوند اعضا بهویژه کلیه در بازه زمانی پاندمی کووید-19 بهصورت چشمگیری کاهش یافت. یکی از علل اصلی کاهش موارد پیوند اعضا در گیلان در طی همهگیری کووید-19، عدم وجود مرکز مستقل پیوند است؛ بهطوریکه مرکز پیوند در زمان پاندمی، مرکز کووید-19 بود که مانع بزرگی در فرایند پیوند استان گیلان بهعنوان قطب پیوند شمال کشور بوده است.
نتایج ما نشان داد تعداد موارد اهدای اعضا به دنبال تروما در زمان پاندمی کووید-19 نسبت به قبل از آن کاهش قابل توجهی داشته است. به نظر میرسد یکی از دلایل کاهش میزان مرگومیر بهدنبال تروما، کاهش تعداد سفرهای بین شهری و کار از راه دور بهدلیل محدودیتهای همهگیری است. از طرفی موارد اهدای اعضا بهدنبال حوادث عروقی مغزی ناشی از بیماری زمینهای مانند فشار خون بالا در زمان پاندمی کووید-19 افزایش چشمگیری داشته است که این امر میتواند توجیهکننده سن بالاتر بیماران اهداکننده دچار مرگ مغزی در زمان پاندمی کووید-19 در مطالعه ما باشد. کاهش قابل توجه در تعداد پیوندها، پیامدهای عمدهای برای بخش بهداشت و جامعه دارد. فراتر از کاهش تقریباً جهانی در فعالیت پیوند، کشورها و مناطق خاصی با وجود چالشهای بزرگ و افزایش خطرات برای بیماران، موفق به انجام این پروسیجر شدهاند. این یافتهها مستلزم تحلیلهای بعدی در سطح منطقهای، کشوری و جهانی، با رویکردهای کیفی است برای درک اینکه چرا کاهش اهدا و پیوند اعضا رخ داده است. درک چگونگی واکنش کشورها و سیستمهای مراقبت بهداشتی مختلف به چالشهای مرتبط با کووید-19، میتواند آمادگی در زمینه حفظ امنیت پیوند را در زمان همهگیری بهبود بخشد.
نتیجهگیری
تأثیر همهگیری کووید-19 بر فراوانی اهدای عضو بیسابقه است. بر این اساس، تدوین پروتکلهای مناسب و ایجاد استراتژیهای جدید برای ارزیابی اهدای عضو امری ضروری است تا از ایمنی گیرندگان عضو و کادر پزشکی اطمینان حاصل شود. از طرفی اقدامات لازم جهت افزایش آگاهی عمومی از مرگ مغزی و بهبود اعتماد جامعه نسبت به هماهنگکنندگان پیوند اعضا و کارکنان مراقبتهای بهداشتی و استفاده از ابزارهای مجازی مبتکرانه برای ارتباط بدون تماس با خانوادههای اهداکننده و گیرنده باید انجام گیرد.
ملاحظات اخلاقی
پیروی از اصول اخلاق پژوهش
از نظر اخلاقی طرح با مشکلی روبهرو نبود. این مطالعه با شناسه اخلاق IR.GUMS.REC.1401.001 در سامانه اخلاق پژوهشهای زیستی دانشگاه علومپزشکی گیلان تصویب شد.
حامی مالی
این مطالعه تحت حمایت مالی هیچ سازمان و مؤسسهای نبوده است.
مشارکت نویسندگان
مفهومسازی و طراحی مطالعه: محمدتقی آشوبی، پیروز سامیدوست و محمدصادق اسماعیلی دلشاد؛ کسب، تحلیل و تفسیر دادهها: آرین بقایی، سمانه غضنفر طهران و زهرا عطرکار روشن؛ تهیه پیشنویس دستنوشته: علیرضا جعفرینژاد و پیروز سامیدوست؛ بازبینی نقادانه دستنوشته برای محتوای فکری مهم: محمدتقی آشوبی، محمدصادق اسماعیلی دلشاد و سمانه غضنفر طهران؛ تحلیل آماری: زهرا عطرکار روشن و آرین بقایی؛ جذب منابع مالی: : محمدتقی آشوبی و محمدصادق اسماعیلی دلشاد؛ حمایت اداری، فنی یا موادی: علیرضا جعفرینژاد و پیروز سامیدوست؛ نظارت بر مطالعه: محمدتقی آشوبی و محمدصادق اسماعیلی دلشاد.
تعارض منافع
هیچ تعارض منافعی توسط نویسندگان اعلام نشد.
تشکر و قدردانی
نویسندگان این مقاله کمال تشکر را از تمامی کادر درمان بیمارستان جهت همکاری در این مطالعه دارند.
References
1.Abbasi P, Yoosefi Lebni J, Nouri P, Ziapour A, Jalali A. The obstacles to organ donation following brain death in Iran: A qualitative study. BMC Medical Ethics. 2020; 21(1):83. [DOI:10.1186/s12910-020-00529-8] [PMID] [PMCID]
2.Ríos A, López-Navas A, López-López A, Gómez FJ, Iriarte J, Herruzo R, et al. A multicentre and stratified study of the attitude of medical students towards organ donation in Spain. Ethnicity & Health. 2019; 24(4):443-61. [DOI:10.1080/13557858.2017.1346183] [PMID]
3.Krupic F. The impact of religion and provision of information on increasing knowledge and changing attitudes to organ donation: An intervention study. Journal of Religion and Health. 2020; 59(4):2082-95. [DOI:10.1007/s10943-019-00961-0] [PMID] [PMCID]
4.Stadlbauer V, Zink C, Likar P, Zink M. Family discussions and demographic factors influence adolescent's knowledge and attitude towards organ donation after brain death: A questionnaire study. BMC Medical Ethics. 2020; 21(1):57. [DOI:10.1186/s12910-020-00499-x] [PMID] [PMCID]
5.Parsa P, Taheri M, Rezapur-Shahkolai F, Shirahmadi S. Attitudes of Iranian students about organ donation: A qualitative study. BMC Medical Ethics. 2019; 20(1):36. [DOI:10.1186/s12910-019-0372-z] [PMID] [PMCID]
6.Baj J, Karakuła-Juchnowicz H, Teresiński G, Buszewicz G, Ciesielka M, Sitarz R, et al. COVID-19: Specific and non-specific clinical manifestations and symptoms: The current state of knowledge. Journal of Clinical Medicine. 2020; 9(6):1753. [DOI:10.3390/jcm9061753] [PMID] [PMCID]
7.Zhang BH, Yan LN, Yang JY. Organ transplantation management in the midst of the COVID-19 outbreak: A synopsis. Hepatobiliary Surgery and Nutrition. 2020; 9(2):250-2. [DOI:10.21037/hbsn.2020.03.16] [PMID] [PMCID]
8.Kumar D, Manuel O, Natori Y, Egawa H, Grossi P, Han SH, et al. COVID-19: A global transplant perspective on successfully navigating a pandemic. American Journal of Transplantation. 2020; 20(7):1773-9. [DOI:10.1111/ajt.15876] [PMID] [PMCID]
9.Ali Malekhosseini S, Nikoupour H, Gholami S, Shamsaeefar A, Arasteh P, Kazemi K, et al. A report of 85 cases of COVID-19 and abdominal transplantation from a single center: What are the associated factors with death among organ transplantation patients. Transplantation. 2021; 105(1):90-9. [DOI:10.1097/TP.0000000000003470] [PMID]
10.Moris D, Shaw BI, Dimitrokallis N, Barbas AS. Organ donation during the coronavirus pandemic: An evolving saga in uncharted waters. Transplant International. 2020; 33(7):826-7. [DOI:10.1111/tri.13614] [PMID] [PMCID]
11.Xiao F, Tang M, Zheng X, Liu Y, Li X, Shan H. Evidence for gastrointestinal infection of SARS-CoV-2. Gastroenterology. 2020; 158(6):1831-3. [DOI:10.1053/j.gastro.2020.02.055] [PMID] [PMCID]
12.Akpeke H, Dzando G, Kumah A, Keronei D, Bimba Donyi A, Salifu S, et al. Health policy and the fight against COVID-19: A narrative review of Ghana’s Response. Health in Emergencies and Disasters Quarterly. 2022; 7(3):101–8. [Link]
13.Loupy A, Aubert O, Reese PP, Bastien O, Bayer F, Jacquelinet C. Organ procurement and transplantation during the COVID-19 pandemic. Lancet. 2020; 395(10237):e95-6. [DOI:10.1016/S0140-6736(20)31040-0] [PMID]
14.Aubert O, Yoo D, Zielinski D, Cozzi E, Cardillo M, Dürr M, et al. COVID-19 pandemic and worldwide organ transplantation: A population-based study. The Lancet. Public Health. 2021; 6(10):e709-19.[DOI:10.1016/S2468-2667(21)00200-0] [PMID]
15.Iranian Society of Organ Donation. [Organ donation statistics 2020 (Persian)]. Tehran: Iranian Society of Organ Donation; 2020. [Link]
16.Latifi M, Bagherpour F, Jafarian A, Hamidiyeh A, Javandoost E, Mansouri Z, et al. Evaluating the impact of COVID-19 pandemic on organ donation and transplantation activities in Iran. Shiraz E-Medical Journal. 2022; 23(1):e116048. [DOI:10.5812/semj.116048] [PMID]
17.Mokhber Dezfuli M, Eslami F, Mostafavi K, Khoshkholgh R, Reza Nejatollahi SM, Montazeri S, et al. Organ procurement from donors after brain death during the COVID-19 pandemic: Experience of a high prevalence country. Experimental and Clinical Transplantation. 2022; 20(4):420-4. [DOI:10.6002/ect.2021.0398] [PMID]
18.Manara AR, Mumford L, Callaghan CJ, Ravanan R, Gardiner D. Donation and transplantation activity in the UK during the COVID-19 lockdown. Lancet. 2020; 396(10249):465-6. [DOI:10.1016/S0140-6736(20)31692-5] [PMID]
19.Raoofi A, Takian A, Akbari Sari A, Olyaeemanesh A, Haghighi H, Aarabi M. COVID-19 pandemic and comparative health policy learning in Iran. Archives of Iranian Medicine. 2020; 23(4):220-34. [DOI:10.34172/aim.2020.02] [PMID]
20.Cheung CY, Pong ML, Au Yeung SF, Chak WL. Impact of COVID-19 pandemic on organ donation in Hong Kong: A single-center observational study. Transplantation Proceedings. 2021; 53(4):1143-5. [DOI:10.1016/j.transproceed.2021.02.016] [PMID] [PMCID]
21.Qu Z, Oedingen C, Bartling T, Schrem H, Krauth C. Organ procurement and transplantation in Germany during the COVID-19 pandemic. Lancet. 2020; 396(10260):1395. [DOI:10.1016/S0140-6736(20)32213-3] [PMID]
22.Rimaz S, Panahi L, Pouy S. Organ procurement and transplantation during the COVID-19 pandemic in Iran. Korean Journal of Transplantation. 2022; 36(1):79-80. [DOI:10.4285/kjt.21.0032] [PMID] [PMCID]
23.Michel S, Witt C, Gottlieb J, Aigner C. Impact of COVID-19 on lung transplant activity in Germany-A cross-sectional survey. The Thoracic and Cardiovascular Surgeon. 2021; 69(1):92-4.[DOI:10.1055/s-0040-1715436] [PMID]
2.Ríos A, López-Navas A, López-López A, Gómez FJ, Iriarte J, Herruzo R, et al. A multicentre and stratified study of the attitude of medical students towards organ donation in Spain. Ethnicity & Health. 2019; 24(4):443-61. [DOI:10.1080/13557858.2017.1346183] [PMID]
3.Krupic F. The impact of religion and provision of information on increasing knowledge and changing attitudes to organ donation: An intervention study. Journal of Religion and Health. 2020; 59(4):2082-95. [DOI:10.1007/s10943-019-00961-0] [PMID] [PMCID]
4.Stadlbauer V, Zink C, Likar P, Zink M. Family discussions and demographic factors influence adolescent's knowledge and attitude towards organ donation after brain death: A questionnaire study. BMC Medical Ethics. 2020; 21(1):57. [DOI:10.1186/s12910-020-00499-x] [PMID] [PMCID]
5.Parsa P, Taheri M, Rezapur-Shahkolai F, Shirahmadi S. Attitudes of Iranian students about organ donation: A qualitative study. BMC Medical Ethics. 2019; 20(1):36. [DOI:10.1186/s12910-019-0372-z] [PMID] [PMCID]
6.Baj J, Karakuła-Juchnowicz H, Teresiński G, Buszewicz G, Ciesielka M, Sitarz R, et al. COVID-19: Specific and non-specific clinical manifestations and symptoms: The current state of knowledge. Journal of Clinical Medicine. 2020; 9(6):1753. [DOI:10.3390/jcm9061753] [PMID] [PMCID]
7.Zhang BH, Yan LN, Yang JY. Organ transplantation management in the midst of the COVID-19 outbreak: A synopsis. Hepatobiliary Surgery and Nutrition. 2020; 9(2):250-2. [DOI:10.21037/hbsn.2020.03.16] [PMID] [PMCID]
8.Kumar D, Manuel O, Natori Y, Egawa H, Grossi P, Han SH, et al. COVID-19: A global transplant perspective on successfully navigating a pandemic. American Journal of Transplantation. 2020; 20(7):1773-9. [DOI:10.1111/ajt.15876] [PMID] [PMCID]
9.Ali Malekhosseini S, Nikoupour H, Gholami S, Shamsaeefar A, Arasteh P, Kazemi K, et al. A report of 85 cases of COVID-19 and abdominal transplantation from a single center: What are the associated factors with death among organ transplantation patients. Transplantation. 2021; 105(1):90-9. [DOI:10.1097/TP.0000000000003470] [PMID]
10.Moris D, Shaw BI, Dimitrokallis N, Barbas AS. Organ donation during the coronavirus pandemic: An evolving saga in uncharted waters. Transplant International. 2020; 33(7):826-7. [DOI:10.1111/tri.13614] [PMID] [PMCID]
11.Xiao F, Tang M, Zheng X, Liu Y, Li X, Shan H. Evidence for gastrointestinal infection of SARS-CoV-2. Gastroenterology. 2020; 158(6):1831-3. [DOI:10.1053/j.gastro.2020.02.055] [PMID] [PMCID]
12.Akpeke H, Dzando G, Kumah A, Keronei D, Bimba Donyi A, Salifu S, et al. Health policy and the fight against COVID-19: A narrative review of Ghana’s Response. Health in Emergencies and Disasters Quarterly. 2022; 7(3):101–8. [Link]
13.Loupy A, Aubert O, Reese PP, Bastien O, Bayer F, Jacquelinet C. Organ procurement and transplantation during the COVID-19 pandemic. Lancet. 2020; 395(10237):e95-6. [DOI:10.1016/S0140-6736(20)31040-0] [PMID]
14.Aubert O, Yoo D, Zielinski D, Cozzi E, Cardillo M, Dürr M, et al. COVID-19 pandemic and worldwide organ transplantation: A population-based study. The Lancet. Public Health. 2021; 6(10):e709-19.[DOI:10.1016/S2468-2667(21)00200-0] [PMID]
15.Iranian Society of Organ Donation. [Organ donation statistics 2020 (Persian)]. Tehran: Iranian Society of Organ Donation; 2020. [Link]
16.Latifi M, Bagherpour F, Jafarian A, Hamidiyeh A, Javandoost E, Mansouri Z, et al. Evaluating the impact of COVID-19 pandemic on organ donation and transplantation activities in Iran. Shiraz E-Medical Journal. 2022; 23(1):e116048. [DOI:10.5812/semj.116048] [PMID]
17.Mokhber Dezfuli M, Eslami F, Mostafavi K, Khoshkholgh R, Reza Nejatollahi SM, Montazeri S, et al. Organ procurement from donors after brain death during the COVID-19 pandemic: Experience of a high prevalence country. Experimental and Clinical Transplantation. 2022; 20(4):420-4. [DOI:10.6002/ect.2021.0398] [PMID]
18.Manara AR, Mumford L, Callaghan CJ, Ravanan R, Gardiner D. Donation and transplantation activity in the UK during the COVID-19 lockdown. Lancet. 2020; 396(10249):465-6. [DOI:10.1016/S0140-6736(20)31692-5] [PMID]
19.Raoofi A, Takian A, Akbari Sari A, Olyaeemanesh A, Haghighi H, Aarabi M. COVID-19 pandemic and comparative health policy learning in Iran. Archives of Iranian Medicine. 2020; 23(4):220-34. [DOI:10.34172/aim.2020.02] [PMID]
20.Cheung CY, Pong ML, Au Yeung SF, Chak WL. Impact of COVID-19 pandemic on organ donation in Hong Kong: A single-center observational study. Transplantation Proceedings. 2021; 53(4):1143-5. [DOI:10.1016/j.transproceed.2021.02.016] [PMID] [PMCID]
21.Qu Z, Oedingen C, Bartling T, Schrem H, Krauth C. Organ procurement and transplantation in Germany during the COVID-19 pandemic. Lancet. 2020; 396(10260):1395. [DOI:10.1016/S0140-6736(20)32213-3] [PMID]
22.Rimaz S, Panahi L, Pouy S. Organ procurement and transplantation during the COVID-19 pandemic in Iran. Korean Journal of Transplantation. 2022; 36(1):79-80. [DOI:10.4285/kjt.21.0032] [PMID] [PMCID]
23.Michel S, Witt C, Gottlieb J, Aigner C. Impact of COVID-19 on lung transplant activity in Germany-A cross-sectional survey. The Thoracic and Cardiovascular Surgeon. 2021; 69(1):92-4.[DOI:10.1055/s-0040-1715436] [PMID]
24.Picard C, Le Pavec J, Tissot A; Groupe Transplantation Pulmonaire de la Société de Pneumologie de Langue Française SPLF. Impact of the COVID-19 pandemic and lung transplantation program in France. Respiratory Medicine and Research. 2020; 78:100758. [DOI:10.1016/j.resmer.2020.100758] [PMID] [PMCID]
| بازنشر اطلاعات | |
 |
این مقاله تحت شرایط Creative Commons Attribution-NonCommercial 4.0 International License قابل بازنشر است. |