دوره 34، شماره 2 - ( 4-1404 )
جلد 34 شماره 2 صفحات 191-180 |
برگشت به فهرست نسخه ها
Research code: ۱۴۰۱۰۸۰۹۰۲
Ethics code: IR.GUMS.REC.1402.056
Download citation:
BibTeX | RIS | EndNote | Medlars | ProCite | Reference Manager | RefWorks
Send citation to:



BibTeX | RIS | EndNote | Medlars | ProCite | Reference Manager | RefWorks
Send citation to:
Monfared A, Rimaz S, Anvari S, Panahi L, Ghazanfar Tehran S, Pouy S, et al . Frequency of Organ Donation and the Related Factors in Patients With Low Consciousness Level Below 5 Admitted to Hospitals in Guilan Province, Iran. JGUMS 2025; 34 (2) :180-191
URL: http://journal.gums.ac.ir/article-1-2717-fa.html
URL: http://journal.gums.ac.ir/article-1-2717-fa.html
منفرد علی، ریماز سیامک، انواری سعید، پناهی لطیف، غضنفر طهران سمانه، پوی سمیه، و همکاران. و همکاران.. بررسی فراوانی اهدای عضو و عوامل مرتبط با آن در بیماران با سطح هوشیاری کمتر از 5 بستری در بیمارستانهای استان گیلان: یک مطالعه تحلیلی. مجله علوم پزشکی گیلان. 1404; 34 (2) :180-191
علی منفرد1 
 ، سیامک ریماز2
، سیامک ریماز2 
 ، سعید انواری1
، سعید انواری1 
 ، لطیف پناهی*3
، لطیف پناهی*3 
 ، سمانه غضنفر طهران2
، سمانه غضنفر طهران2 
 ، سمیه پوی4
، سمیه پوی4 
 ، کیوان عبدی5
، کیوان عبدی5 
 ، آرزو خیالی5
، آرزو خیالی5 
 ، مرتضی رهبر طارمسری6
، مرتضی رهبر طارمسری6 
 ، سامان معروفی زاده7
، سامان معروفی زاده7 


 ، سیامک ریماز2
، سیامک ریماز2 
 ، سعید انواری1
، سعید انواری1 
 ، لطیف پناهی*3
، لطیف پناهی*3 
 ، سمانه غضنفر طهران2
، سمانه غضنفر طهران2 
 ، سمیه پوی4
، سمیه پوی4 
 ، کیوان عبدی5
، کیوان عبدی5 
 ، آرزو خیالی5
، آرزو خیالی5 
 ، مرتضی رهبر طارمسری6
، مرتضی رهبر طارمسری6 
 ، سامان معروفی زاده7
، سامان معروفی زاده7 

1- گروه بیماریهای داخلی، مرکز مولتی دیسیپلینری پزشکی بازساختی، فراهم آوری و پیوند اعضا، دانشکده پزشکی، بیمارستان رازی، دانشگاه علوم پزشکی گیلان، رشت، ایران.
2- گروه بیهوشی، مرکز تحقیقات بیهوشی، بیمارستان الزهرا، دانشگاه علوم پزشکی گیلان، رشت، ایران.
3- گروه پرستاری اورژانس و مراقبتهای ویژه، دانشکده پرستاری و مامایی، دانشگاه علوم پزشکی گیلان، رشت، ایران.
4- گروه پرستاری کودکان، دانشکده پرستاری و مامایی، دانشگاه علوم پزشکی گیلان، رشت، ایران.
5- مرکز مولتی دیسیپلینری پزشکی بازساختی، فراهمآوری و پیوند اعضا، بیمارستان رازی، دانشگاه علوم پزشکی گیلان، رشت، ایران.
6- گروه پزشکی قانونی، دانشکده پزشکی، بیمارستان رازی، دانشگاه علوم پزشکی گیلان، رشت، ایران.
7- گروه آمار زیستی، دانشکده پرستاری و مامایی، دانشگاه علوم پزشکی گیلان، رشت، ایران.
2- گروه بیهوشی، مرکز تحقیقات بیهوشی، بیمارستان الزهرا، دانشگاه علوم پزشکی گیلان، رشت، ایران.
3- گروه پرستاری اورژانس و مراقبتهای ویژه، دانشکده پرستاری و مامایی، دانشگاه علوم پزشکی گیلان، رشت، ایران.
4- گروه پرستاری کودکان، دانشکده پرستاری و مامایی، دانشگاه علوم پزشکی گیلان، رشت، ایران.
5- مرکز مولتی دیسیپلینری پزشکی بازساختی، فراهمآوری و پیوند اعضا، بیمارستان رازی، دانشگاه علوم پزشکی گیلان، رشت، ایران.
6- گروه پزشکی قانونی، دانشکده پزشکی، بیمارستان رازی، دانشگاه علوم پزشکی گیلان، رشت، ایران.
7- گروه آمار زیستی، دانشکده پرستاری و مامایی، دانشگاه علوم پزشکی گیلان، رشت، ایران.
متن کامل [PDF 5084 kb]
(312 دریافت)
| چکیده (HTML) (947 مشاهده)
متن کامل: (395 مشاهده)
مقدمه
اهدای عضو و پیوند بهعنوان مؤثرترین و بهصرفهترین راهحل بالینی برای درمان بیماران با نارسایی پیشرفته اندامها است [1]. اهدای عضو هم از جسد و هم از فرد زنده انجام میشود. اهدای عضو از جسد شامل اهدای عضو از فرد مرگ مغزی و بعد از ایست قلبی است. اهدای عضو از موارد مرگ مغزی امروزه در سرتاسر جهان بهطور گستردهای انجام میشود [2].
پدیده مرگ مغزی از دیدگاه پزشکی به معنای فعالیت غیرقابلبرگشت مغز است که با کمای عمیق، آپنه و عدم وجود رفلکسهای ساقه مغز مشخص میشود. موضوع پیوند اندامهای حیاتی مانند قلب، کلیه، ریه، کبد و چشم از بیماران مبتلا به مرگ مغزی قبل از توقف قلب، ازآنرو که نجاتدهنده فرد دیگری است، از اهمیت ویژهای برخوردار است [3].
فرایند فراهمآوری اعضای پیوندی در ایران، شامل شناسایی افراد مشکوک به مرگ مغزی، انتخاب مورد مناسب، انتخاب ارگان مناسب، مراقبت، اخذ رضایت خانواده، برداشت ارگان و انتقال ارگان است. براساس دستورالعمل کشوری جهت شناسایی افراد مشکوک به مرگ مغزی در ایران، افرادی به نام بازرسین فراهمآوری اعضای پیوندی وجود دارند که براساس یک جدول و برنامهریزی خاص بهصورت روزانه بیمارستانهای تحت پوشش خود را مورد بازرسی حضوری قرار میدهند. البته طبق دستورالعمل وزارت بهداشت، درمان و آموزش پزشکی، کلیه بیمارستانها موظفاند بیماران کمای عمیق خود را (سطح هوشیاری کمتر از 5) نیز به واحدهای اهدای عضو مربوطه اطلاع دهند.
تشخیص و تأیید مرگ مغزی در ایران در 2 بخش انجام میشود. بخش اول شامل تأییدات بالینی بوده که توسط یک گروه به نام گروه تأیید مرگ مغزی صورت میگیرد. بخش دوم شامل تأیید قانونی بوده که توسط متخصص پزشکی قانونی انجام میشود. در ادامه، به محض ارجاع فرد مرگ مغزی از یک واحد شناسایی یا یک بیمارستان تحت پوشش واحد فراهمآوری اعضای پیوندی به این واحد، باید یک متخصص بیهوشی یا طب اورژانس، یک هماهنگکننده، یک پرستار و یک کمک بهیار و خدمه بهصورت تمام وقت بر بالین فرد مرگ مغزی حاضر باشند. ارائه خبر بد به خانواده نیز در بخش رضایتگیری انجام میشود و توسط هماهنگکنندگان اهدای عضو انجام میشود [4]. یکی از مراکز مهم درزمینه فراهمآوری اعضای پیوندی، استان گیلان است. اولین بخش پیوند کلیه در سال 1377 در بیمارستان رازی رشت راهاندازی شد. شروع فعالیت این مرکز در ابتدا بهعنوان واحد شناسایی و از سال 1387 تا سال 1392 بوده که در سال 1393 به واحد فراهمآوری اعضای پیوندی تبدیل شده است. اعضای این واحد شامل 1 نفر رئیس، 1 نفر مدیر، 2 نفر هماهنگکننده پرستار، 2 نفر هماهنگکننده روانشناس و 1 نفر متخصص بیماریهای خاص است.
امکان بهرهگیری از موارد مرگ مغزی در پیوند اعضا از سال 1387 در گیلان انجام میشود [5]. نرخ بالای تصادفات و مرگومیر ناشی از آن در ایران، یکی از مهمترین دلایل اهدای عضو در ایران و همچنین در گیلان است. براساس آمارهای موجود، میزان مرگومیر ناشی از تصادفات حدود 16 هزار نفر در سال است. همچنین سالانه 5 تا 8 هزار مرگ مغزی رخ میدهد و از میان آنها 2500 تا 4000 قابلیت اهدای عضو دارند. این در حالی است که تعداد سالانه اهدای عضو در ایران کمتر از هزار مورد است. (سال 1399، 645 مورد بوده است). میزان بیماران نیازمند به عضو پیوندی در کشور 25 هزار نفر است و روزانه 7 تا 10 بیمار نیازمند به پیوند عضو فوت میکنند [5، 6]. درحقیقت کمبود اعضای پیوندی یک مشکل جهانی است [7].
یکی از مهمترین دلایل کمبود اعضای پیوندی، عدم تعادل بین تقاضا برای اعضای اهدایی و عرضه است. این موضوع باعث میشود تا تعداد بیشتری از بیماران در لیست پیوند اعضا جان خود را از دست بدهند [8]. بهطور مثال، در ایالات متحده، هر 12 دقیقه، 18 بیمار به فهرست انتظار برای پیوند اعضا اضافه میشوند و تقریباً 18 بیمار هر روز به دلیل عدم دسترسی بهموقع به اعضای اهدایی جان خود را از دست میدهند [9]. در ایران، از 15 هزار مرگ مغزی سالانه ناشی از تصادفات رانندگی، میزان اهدا تنها 2 عضو از بیماران مرگ مغزی از 1 میلیون نفر است. درحالیکه تعداد زیادی از بیماران در لیست پیوند اعضا به دلیل کمبود اعضای اهدایی جان خود را از دست میدهند [10]. براساس آمارهای موجود، میزان اهدای عضو در ایران 7/1 در میلیون، یعنی کمتر از 1 درصد موارد مرگ مغزی است و این در مقایسه با 34 مورد در میلیون در کشور اسپانیا و20 تا 30 مورد در میلیون در اروپا و آمریکا بسیار ناچیز است. طبق بررسیها در ایران سالانه بیش از 7000 بیمار، به بیماران مبتلا به نارسایی کلیه اضافه میشوند که بسیاری از آنها به دلیل عدم دستیابی به کلیه پیوندی فوت میکنند و هزاران نفر با کمک دستگاههای دیالیز، علاوه بر هزینه سرسامآور، زندگی مشقتباری را میگذرانند [11]. درحقیقت شیوع بیماریهای مزمن نظیر پرفشاری خون، دیابت، چاقی و بیماری کلیوی در سالهای اخیر که درنهایت منجر به نارسایی ارگانها میشوند، منجر به افزایش زیاد نیاز به پیوند عضو در ایران شده است [5].
بررسی وضعیت آماری اهدای عضو در ایران حاکی از آن است که از ابتدای شروع پیوند اعضا تا سال 1399، تعداد پیوند انجامشده (کلیه، کبد، قلب، ریه، لوزالمعده، روده) برابر با 69914 مورد [5] و در سال 1399 برابر 1945 مورد بوده است [12]. همچنین کشور ایران در سطح جهانی ازلحاظ اهدای عضو و پیوند در رتبه 32 قرار دارد و شاخص اهدای عضو در ایران 14/3 است که از میزان قابلقبول (30/8) و ایدئال (48/7) فاصله دارد [5].
بهطورکلی کمبود ارگانهای پیوندی در بسیاری از کشورها وجود دارد و عوامل متعددی بر آن تأثیرگذار هستند [13]. کمبود دانش و نبود تیم بینرشتهای متخصص و توانمند در کنار عواملی ازجمله عدم توانایی خانوادهها در تصمیمگیری برای اهدای عضو، پایین بودن سطح آگاهی مردم در شناخت و پذیرش مفهوم مرگ مغزی، عدم تمایل به اهدای عضو، نبود نیروهای متخصص جهت آمادهسازی خانوادهها، مراقبتهای خاص از موارد مرگ مغزی و بیماران دریافتکننده اعضای پیوندی، در فرایند اهدای عضو و پیوند در ایران نقش دارند [14-16]. اولین مشکل کمبود ارگانهای پیوندی در تمام دنیا و ازجمله ایران، ضعف در شناسایی افراد مشکوک به مرگ مغزی است که عوامل متعددی بر آن تأثیر میگذارند [4].
در این راستا، باتوجهبه آمار بالای تصادفات در ایران، تعداد بالای بیماران در لیست انتظار پیوند، کمبود عضو پیوندی و ضعف در شناسایی افراد مشکوک به مرگ مغزی در ایران ضروری است تا مطالعهای در این زمینه انجام شود. همچنین دانستن میزان بروز مرگ مغزی و ایجاد برنامههای بلندمدت که آگاهی درمورد مرگ مغزی را افزایش میدهد، ممکن است تعداد بیمارانی که پتانسیل اهدا دارند را در آینده افزایش دهد. در این راستا، باتوجهبه اینکه گیلان، مرکز اهدای عضو و پیوند در شمال کشور است، تعداد زیادی از بیماران به امید پیوند در این مرکز هستند و تاکنون تنها یک مطالعه در استان گیلان (در خصوص فراوانی اهدای عضو در دوران همهگیری کوویدـ19) انجام شده است. پژوهش حاضر با هدف تعیین فراوانی اهدای عضو و عوامل مرتبط با آن در بیماران با سطح هوشیاری کمتری از 5 بستری در بیمارستانهای استان گیلان در سالهای 1400 و 1401 طراحی و انجام شده است.
روشها
نوع مطالعه و نمونه ها
پژوهش حاضر یک مطالعه تحلیلیمقطعی بوده که بر روی اطلاعات بیماران با سطح هوشیاری کمتر از 5 و بستری در بخشهای مختلف مراکز آموزشیدرمانی و غیرآموزشی در استان گیلان انجام شده است. معیارهای ورود شامل مشخصات تمامی بیمارانی بودند که در سالهای 1400 و 1401 در بیمارستانهای مختلف استان گیلان بستری بوده و سطح هوشیاری کمتر از 5 داشتند. معیارهای عدم ورود شامل ناقص بودن اطلاعات موجود در پروندههای پزشکی، سامانههای مرتبط و همچنین عدم اطلاع داشتن پرسنل واحد فراهمآوری اعضای پیوندی در خصوص وجود این بیماران (و وقوع کاهش سطح هوشیاری در آنها به کمتر از 5) بوده است.
روش نمونهگیری و ابزارها
بعد از کسب تأییدات لازم از معاونت محترم پژوهشی و دریافت کد اخلاق، محققین در تمامی روزهای هفته به مرکز آموزشی و درمانی رازی رشت مراجعه کرده و سپس اطلاعات بیماران با سطح هوشیاری کمتر از 5 را ازطریق پروندههای پزشکی آنها، فرم ثبت اطلاعات موجود در واحد فراهمآوری اعضای پیوندی و سامانه ثبت اطلاعات اهدا و پیوند عضو ایران استخراج کردند. روش نمونهگیری، تمامشماری بوده است.
به منظور دسترسی به پروندههای پزشکی بیماران و فرم ثبت اطلاعات بیماران با سطح هوشیاری کمتر از 5، محققین بعد از کسب اجازه از مسئولین بیمارستان، به واحد بایگانی اسناد پزشکی در واحد فراهمآوری اعضای پیوندی مستقر در همین بیمارستان مراجعه کردند و اطلاعات لازم را از پروندهها و فرمهای مرتبط استخراج کردند. همچنین باتوجهبه اینکه یکی از نویسندگان این مقاله، چیف کوردیناتور شاغل در واحد فراهمآوری اعضای پیوندی بودند، با نام کاربری و رمز اختصاصی خود به اطلاعات ثبتشده در سامانه ثبت اطلاعات اهدا و پیوند عضو ایران دسترسی داشته و اطلاعات لازم را استخراج کرده است.
اطلاعات استخراجشده از پروندههای پزشکی، فرم ثبت اطلاعات بیماران موجود در واحد فراهمآوری اعضای پیوندی، سامانه ثبت اطلاعات اهدا و پیوند عضو ایران و پروندههای پزشکی بیماران شامل سن، جنس، وضعیت تأهل، گروه خونی، دارا بودن کارت اهدای عضو، شغل، سطح درآمد، تحصیلات، قومیت، سابقه خودکشی، بیماریهای زمینهای، علت کاهش سطح هوشیاری، علل نامناسب بودن عضو برای اهدا، علل عدم رضایت خانواده برای اهدای عضو، پیامد بیمار و عضو برداشتشده بوده است.
روش تحلیل دادهها
پس از جمعآوری دادهها و وارد کردن در نرمافزار SPSS نسخه 21 بهمنظور تحلیل آنها، از شاخصهای آماری توصیفی (فراوانی، درصد و میانگین) و استنباطی (تست دقیق فیشر، تی زوجی و تی مستقل) استفاده شد.
یافتهها
اطلاعات جمعیتشناختی
در بررسی نتایج مشخص شد میانگین سنی نمونههای موردبررسی 19/9±52/06 سال، 245 نفر (74/9 درصد) مرد و 82 نفر (25/1 درصد) زن و اکثریت آنها متأهل (266 نفر/81/3 درصد) و میانگین شاخص توده بدنی آنها 3/23±26/25 بوده است. همچنین میانگین سنی موارد مرگ مغزی 12/9±38/26 سال بوده است. رایجترین گروه خونی، O+ (187مورد/57/2 درصد) و کمترین گروه خونی (8 مورد/2/4 درصد) مربوط به AB- بوده است. اکثریت نمونههای موردبررسی دارای سطح تحصیلات در حد دیپلم ( 33/3 درصد)، درآمد در حد متوسط (59/6 درصد)، دارای شغل آزاد (58/7 درصد) و فاقد کارت اهدای عضو بودند (93/9 درصد). همچنین 8 نفر (2/4 درصد) سابقه اقدام به خودکشی را داشتند. قومیت اکثر بیماران موردبررسی گیلک (78 درصد) و سپس تالش (11/3 درصد)، ترک (6/1 درصد)، فارس (4 درصد) و سپس کرد (0/4 درصد) بوده است.
توزیع فراوانی بیماران با سطح هوشیاری کمتر از 5 و اعضای برداشتشده از موارد مرگ مغزی
تعداد بیماران با سطح هوشیاری کمتر از 5 در سال 1400، 179 نفر و در سال 1401، 148 نفر بوده است. از 48 بیمار دچار مرگ مغزی اهداکننده عضو، 109 عضو جهت پیوند به گیرندگان اعضا از بدن آنها برداشت شد (جدول شماره 1).
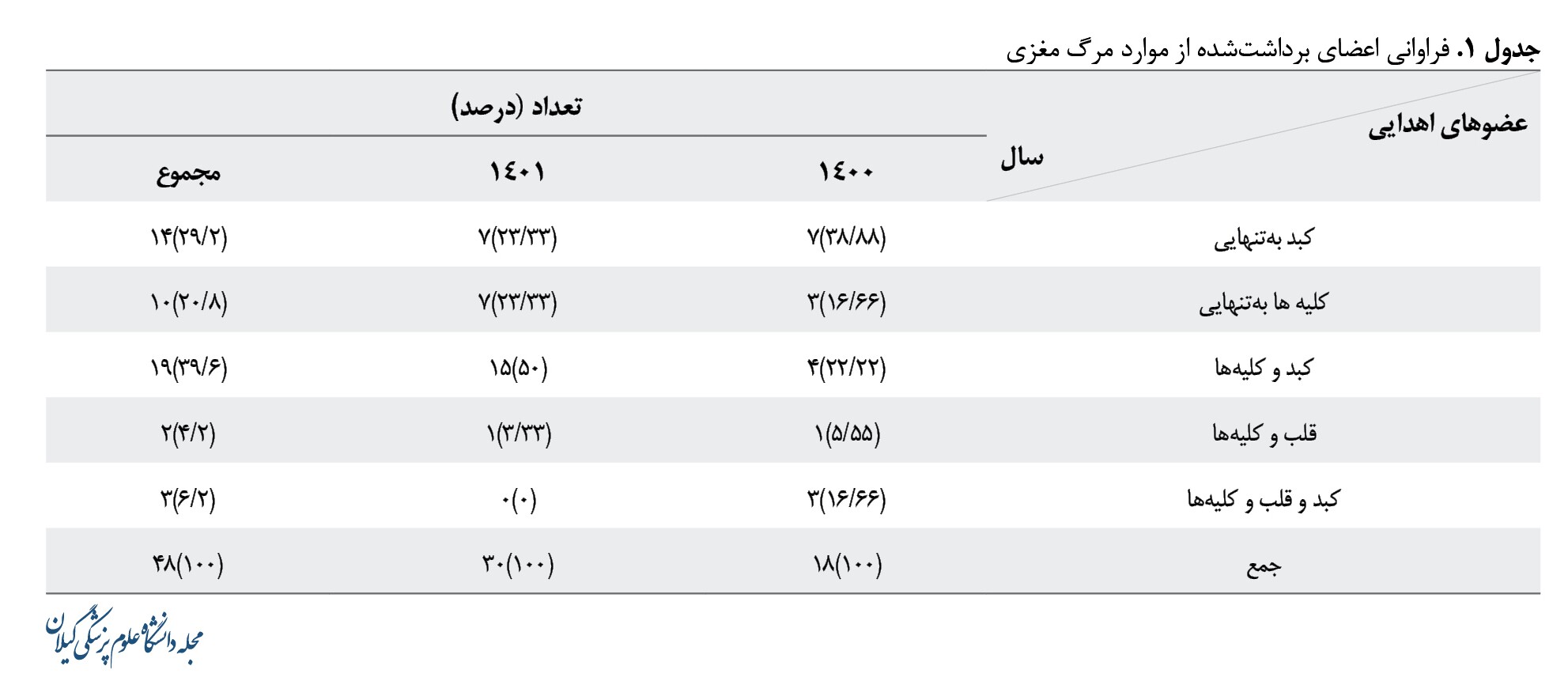
در میان 109 عضو برداشتشده جهت پیوند، بیشترین میزان مربوط به کلیه (68 عضو / 62/4 درصد) و سپس کبد (36 عضو / 33 درصد) و قلب (5 عضو / 4/6 درصد) بوده است.
بیماریهای زمینهای، عوامل خطر و علل کاهش سطح هوشیاری
در بررسی نتایج مشخص شد 96 نفر (29/4 درصد) دیابت، 175 نفر (53/5 درصد) پرفشاری خون، 11 نفر (3/4 درصد) بدخیمی، 56 نفر (17/1 درصد) بیماری قلبی، 82 نفر (25/1 درصد) جراحی و 134 نفر (59 درصد) مصرف سیگار و الکل داشتند.
بیشترین علل کاهش سطح هوشیاری و به دنبال آن مرگ مغزی در نمونههای موردبررسی شامل علل مغزیعروقی (48/3 درصد)، ضربه (37/3 درصد) و سپس علل قلبیعروقی (6/1 درصد) بودند. علل بدخیمی (4/3 درصد) و علل نامعلوم (4/0 درصد) در ردههای بعدی قرارداشتند. در بین علل مغزیعروقی، رایجترین علت، سکته مغزی در 101 نفر (30/9 درصد) و سپس خونریزی خودبهخودی در 46 نفر (14/1 درصد) و سپس آنوریسم عروق مغزی در 11 نفر (3/4 درصد) بوده است. رایجترین علت ضربه به سر، تصادفات (اتومبیل و موتورسیکلت) در 95 نفر (28/1 درصد) و سقوط در 27 نفر (8/3 درصد) بوده است. رایجترین علل قلبیعروقی، هایپوکسی مغزی به دنبال احیای قلبی ریوی (Post CPR) در 15 نفر (4/6 درصد) بوده است.
علل عدم پیوند در بیماران با سطح هوشیاری کمتر از 5
فراوانی پیامد بیماران شناساییشده با سطح هوشیاری کمتر از 5 در تصویر شماره 1 ارائه شده است.
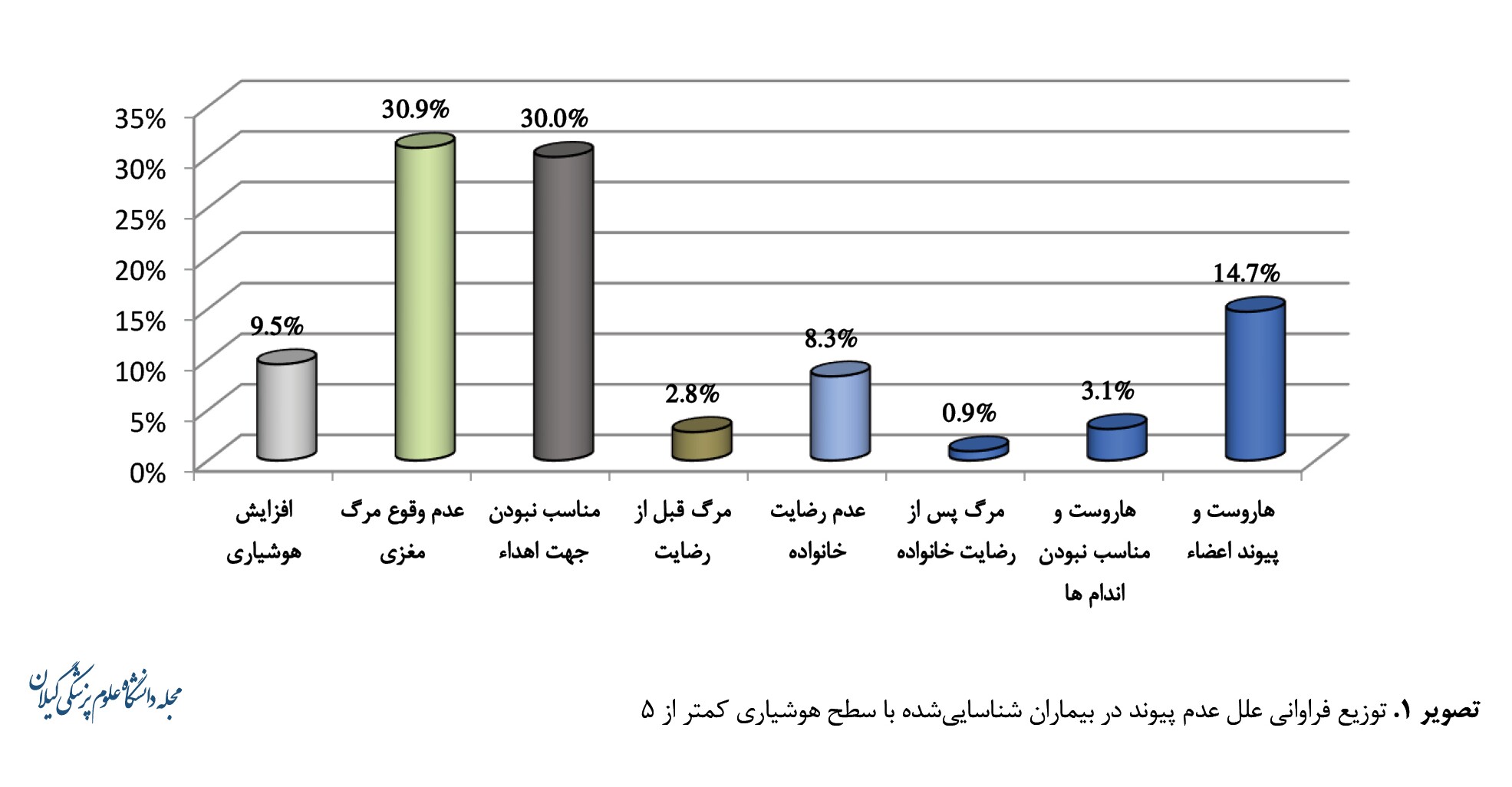
تعداد کل موارد با سطح هوشیاری کمتر از 5 در سالهای 1400 و 1401 درمجموع برابر با 327 نفر بودهاند که از بین این تعداد، 195 مورد (59/63 درصد) مرگ مغزی بودند (سایر موارد مرگ مغزی نبودند). همچنین از 195 مورد مرگ مغزی، 107 مورد (54/8 درصد) جهت اهدای عضو نامناسب تشخیص داده شدند که عواملی شامل سن بالای 65 سال با 38/3 درصد موارد، عفونتهای سیستماتیک کنترلنشده با 26/2 درصد موارد، وجود بدخیمی با 10/3 درصد، ابتلا به بیماری کوویدـ19 در 9/3 درصد، ناپایداری همودینامیک با 8/4 درصد، ممنوعیتهای قانونی با 4/7 درصد، عفونتهای فعال موضعی و HIV و جنون مغزی هرکدام با 0/9 درصد موارد در آن نقش داشتند. همچنین 40 مورد (20/51 درصد) یا رضایت به اهدا ندادند و یا قبل از برداشت عضو فوت شدند و تنها 48 مورد (24/61 درصد) به اهدای عضو رسیدند.
رضایت خانوادهها جهت اهدای عضو
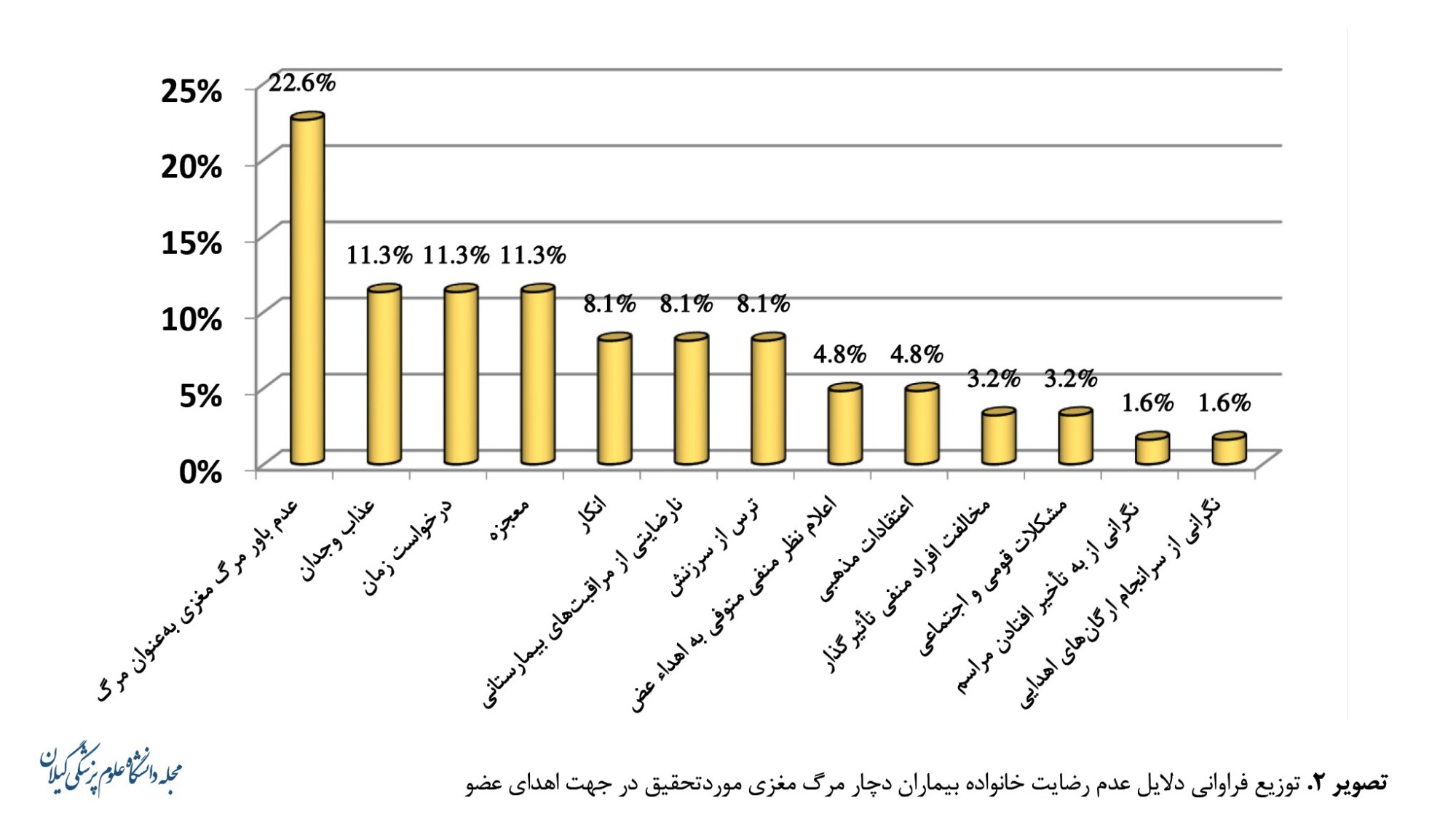
توزیع فراوانی دلایل عدم رضایت خانواده بیماران دچار مرگ مغزی برای اهدای عضو در تصویر شماره 2 ارائه شده است.
بحث
پژوهش حاضر با هدف تعیین فراوانی اهدای عضو و عوامل مرتبط با آن در بیماران با سطح هوشیاری کمتری از 5 بستری در بیمارستانهای استان گیلان در سالهای 1400 و 1401 طراحی و انجام شده است.
براساس نتایج مطالعه حاضر، میانگین سنی بیماران با سطح هوشیاری کمتر از 5، 19/9±52/06 سال بوده که 245 نفر (74/9 درصد) مرد و 82 نفر (25/1 درصد) زن و میانگین سنی موارد مرگ مغزی 12/9±38/26 سال بوده است. براساس مطالعه افضل آقائی و همکاران که موارد مرگ مغزی را بین سالهای 1385 الی 1392 مورد بررسی قرار دادند، میانگین سن افراد مرگ مغزی 16/50±30/15 سال بوده است. همچنین بیشترین موارد مرگ مغزی را مردان (71 درصد) تشکیل میدادند [17] که همسو با یافتههای پژوهش حاضر است.
همچنین براساس مطالعه خدامی ویشته در سال 1388، سن 92 درصد از موارد مرگ مغزی بالای 15 سال (میانگین 47 سال) گزارش شده است و بیشترین موارد مرگ مغزی را مردان (63 درصد) تشکیل میدادند [18]. براساس مطالعه حاجی حسینلو و همکاران که موارد مرگ مغزی را بین سالهای 1383 الی 1389 در آذربایجان شرقی مورد بررسی قرار دادند، سن 77 درصد از موارد مرگ مغزی بالای 18 سال گزارش شده است [19]. بهطورکلی به نظر میرسد میانگین سن موارد مرگ مغزی در ایران در طی سالهای اخیر افزایش پیدا کرده است. همچنین باتوجهبه بافت فرهنگی کشور ایران، بیشتر راکبین موتورسیکلتها را مردان تشکیل میدهند [20] که میتواند علت بیشتر بودن موارد مرگ مغزی در جمعیت مردان باشد.
در پژوهش حاضر، بیشترین علل کاهش سطح هوشیاری و به دنبال آن مرگ مغزی شامل علل مغزیعروقی (48/3 درصد)، ضربه به سر (37/3 درصد) و سپس علل قلبیعروقی (6/1 درصد) بوده است. در بین علل مغزیعروقی، رایجترین علت، سکته مغزی ( 30/9 درصد) و در بین علت ضربه به سر، رایجترین نوع، تصادفات (اتومبیل و موتورسیکلت) (28/1 درصد) و رایجترین علل قلبیعروقی، بعد از احیای قلبیریوی (4/6 درصد) بودهاند. براساس نتایج مطالعه افضل آقائی و همکاران، آسیب ناشی از تصادفات شایعترین علت (71/7 درصد) و سپس سکته مغزی ایسکمیک (14/9 درصد)، آنوکسی (7/8 درصد) و تومور مغزی (5/6 درصد) به ترتیب سایر علل مرگ مغزی را تشکیل میدادند که همسو با یافتههای پژوهش حاضر است [17].
براساس مطالعه پورحسینی و همکاران و خدامی ویشته و همکاران نیز رایجترین علت مرگ مغزی، ضربه به سر و سپس سکته مغزی هموراژیک (خونریزیهای مغزی) و سکته مغزی ایسکمیک گزارش شده است [18، 21] که همسو با یافتههای پژوهش حاضر است. تصادف با موتورسیکلت علت اصلی 71 درصد از علل مرگ مغزی است [22]. یکی از دلایل شیوع بالای ضربه به سر در موارد مرگ مغزی میتواند مرتبط با تعداد بالای تصادف به وسایل نقلیه در ایران باشد. بهطوریکه براساس مطالعه افضل آقائی و همکاران، تصادف با موتورسیکلت عامل اصلی 71 درصد موارد مرگ مغزی بوده است [17].
براساس مطالعه انجامشده در عربستان صعودی، آسیب ناشی از تصادفات عامل 43 درصد از موارد مرگ مغزی را تشکیل میدهد [23]. در برزیل نیز رایجترین علت مرگ مغزی، سکته مغزی با نرخ 60 درصد گزارش شده است [24]. در بلژیک نیز بیماریهای عروقی و ترومای مغزی بیشترین علل مرگ مغزی را تشکیل میدهند [25]. بهطورکلی علل مرگ مغزی در کشورهای مختلف متفاوت است. بهطوریکه در کشورهای پیشرفته به دلیل بهرهمندی مردم از امکانات بهداشتی و وسایل حملونقل و کیفیت مسیرهای ترابری، رایجترین علت مرگ مغزی، علل عروقی است، ولی در کشورهای درحالتوسعه، بیشترین علت، تصادفات است. ازآنجاکه بهبود وضعیت بهداشتی در ایران باعث افزایش طول عمر بیماران در دهههای اخیر شده است و همچنین باتوجهبه اینکه استان گیلان، سالمندترین استان در ایران است، میتوان انتظار داشت عوارض ناشی از مسن شدن جمعیت نظیر خونریزی و سکتههای مغزی نیز روند افزایشی داشته باشد. همچنین باتوجهبه آمار بالای تصادفات در ایران، شیوع بالای ضربه به سر بهعنوان یکی از عوامل اصلی مرگ مغزی دور از انتظار نیست.
رایجترین علل عدم پیوند در بیماران شناساییشده با سطح هوشیاری کمتر از 5 شامل عدم وقوع مرگ مغزی (30/9 درصد) و سپس مناسب نبودن برای اهدای عضو (30 درصد) بوده است. از 195 مورد مرگ مغزی، 107 مورد (54/8 درصد) جهت اهدای عضو نامناسب تشخیص داده شدند که عواملی، شامل سن بالای 65 سال با 38/3 درصد موارد، عفونتهای سیستماتیک کنترلنشده با 26/2 درصد موارد، وجود بدخیمی با 3/10 درصد، ابتلا به بیماری کوویدـ19 در 9/3 درصد، ناپایداری همودینامیک با 8/4 درصد، ممنوعیتهای قانونی با 4/7 درصد، عفونتهای فعال موضعی و HIV و جنون مغزی هرکدام با 9/0 درصد موارد در آن نقش داشتند. براساس نتایج مطالعهای مشخص شد عواملی نظیر افزایش سن، عفونتهای سیستمیک، بدخیمیها و جنون مغزی میتوانند منجر به اختلال در عملکرد ارگانها شوند که درنهایت منجر به نامناسب بودن اعضا در موارد مرگ مغزی میشوند [26].
در مطالعه حاضر از 195 مورد مرگ مغزی، 27 نفر از بستگان آنها (30/7 درصد) رضایت به اهدای عضو ندادند. در این راستا رایجترین دلایل عدم رضایت خانواده بیماران دچار مرگ مغزی برای اهدای عضو شامل عدم باور به مرگ (22/6 درصد)، عذاب وجدان (11/3 درصد)، درخواست زمان (11/3 درصد) و معجزه (11/3 درصد) بودهاند. براساس مطالعه خدامی ویشته و همکاران، از 184 مورد مرگ مغزی واجد شرایط برای اهدای عضو، 24 نفر قبل از تکمیل فرایند اهدای عضو فوت کردند و 117 نفر از بستگان موارد مغزی رضایت به اهدای عضو نداشتند. بهطورکلی رضایت به اهدای عضو 74 درصد گزارش شده است [18] که همسو با یافتههای پژوهش حاضر است. عوامل مختلفی در نگرش مردم نسبت به اهدای اعضا نقش دارند. از این میان میتوان به میزان تحصیلات، وضعیت اقتصادیاجتماعی، وضعیت فرهنگی و عقاید مذهبی اشاره کرد [27]. تضاد در خانواده و عوامل احساسی حین بروز حادثه مرگ مغزی نیز از دلایل عدم رضایت به اهدای اعضا عنوان شدهاند [28]. رایجترین دلایل عدم رضایت خانواده به اهدای عضو در ایران شامل آشنا نبودن با مفهوم مرگ مغزی، انکار و باور به معجزه گزارش شده است [21] که همسو با یافتههای پژوهش حاضر است. در پژوهش حاضر از 61 مورد مرگ مغزی که اعضای خانواده آنها رضایت به اهدای عضو دادند، تنها 8 نفر کارت اهدای عضو داشتند و ارتباط معنی داری بین برخورداری از کارت اهدای عضو با رضایت خانواده مشاهده نشد. براساس مطالعه خدامی ویشته و همکاران گزارش شده است برخورداری مورد مرگ مغزی از کارت اهدای عضو میتواند میزان رضایت به اهدای عضو توسط خانواده را افزایش دهد [18] که همسو با یافتههای پژوهش حاضر نیست.
نتیجهگیری
مطالعه حاضر نشان داد تعداد بسیار زیادی از بیماران با سطح هوشیاری کمتر از 5 دچار مرگ مغزی میشوند. همچنین تعداد زیادی از موارد مغزی، واجد شرایط اهدای عضو هستند، اما در بسیاری از موارد، اهدای عضو دارای منع نسبی یا مطلق است. از جمله این موارد منع نسبی و یا مطلق میتوان به سن بالای 65 سال، عفونتهای سیستماتیک کنترلنشده، ناپایداری همودینامیک، ممنوعیتهای قانونی، ابتلا به HIV و کوویدـ19 و وجود بدخیمی اشاره کرد. در این راستا، نیاز است تا مطالعات بیشتر درخصوص امکان استفاده از اعضای موارد مرگ مغزی با منع نسبی اهدای عضو برای پیوند در بیماران حاد و اورژانسی انجام شود. همچنین عدم رضایت خانوادهها یکی از مهمترین دلایل عدم اهدای عضو براساس نتایج مطالعه حاضر بوده است. در این راستا جهت افزایش میزان رضایت خانوادهها به اهدای عضو، برنامهریزی مناسب برای فرهنگسازی اجتماعی، ارتقای سطح دانش و نگرش آنها در خصوص ماهیت مرگ مغزی و اهدای عضو ضروری است.
ملاحظات اخلاقی
پیروی از اصول اخلاق پژوهش
این مطالعه در کمیته اخلاق دانشگاه علومپزشکی گیلان با (کد اخلاق: IR.GUMS.REC.1402.056) تصویب شد.
حامی مالی
ایﻦ ﻣﻄﺎﻟﻌﻪ ﺗﺤﺖ ﺣﻤﺎیﺖ ﻣﺎلی مرکز مولتی دیسیپلینری پزشکی بازساختی، فراهمآوری و پیوند اعضا و معاونت تحقیقات و فناوری دانشگاه علومپزشکی گیلان اﻧﺠﺎم ﺷﺪه اﺳت.
مشارکت نویسندگان
تهیه پیشنویس دستنوشته: علی منفرد، سعید انواری، سیامک ریماز، لطیف پناهی، سمیه پوی و سمانع غضنفر طهران؛ بازبینی نقادانه: علی منفرد، سعید انواری، سیامک ریماز، لطیف پناهی و سمیه پوی؛ تحلیل آماری: سامان معروفیزاده، لطیف پناهی و سمیه پوی؛ جذب منابع مالی: سیامک ریماز و لطیف پناهی؛ حمایت اداری، فنی یا موادی: سیامک ریماز، آرزو خیالی، کیوان عبدی و لطیف پناهی؛ نظارت: علی منفرد، سیامک ریماز، سعید انواری و مرتضی رهبر طارمسری.
تعارض منافع
بنابر اظهار نویسندگان این مقاله تعارض منافع ندارد.
تشکر و قدردانی
نویسندگان از مرکز مولتی دیسیپلینری پزشکی بازساختی، فراهمآوری و پیوند اعضا بازساختی دانشگاه علومپزشکی گیلان و کلیه همکاران شاغل در بیمارستان رازی رشت و همه شرکتکنندگان که در این پژوهش ما را همراهی کردند، تشکر و قدردانی کنند.
اهدای عضو و پیوند بهعنوان مؤثرترین و بهصرفهترین راهحل بالینی برای درمان بیماران با نارسایی پیشرفته اندامها است [1]. اهدای عضو هم از جسد و هم از فرد زنده انجام میشود. اهدای عضو از جسد شامل اهدای عضو از فرد مرگ مغزی و بعد از ایست قلبی است. اهدای عضو از موارد مرگ مغزی امروزه در سرتاسر جهان بهطور گستردهای انجام میشود [2].
پدیده مرگ مغزی از دیدگاه پزشکی به معنای فعالیت غیرقابلبرگشت مغز است که با کمای عمیق، آپنه و عدم وجود رفلکسهای ساقه مغز مشخص میشود. موضوع پیوند اندامهای حیاتی مانند قلب، کلیه، ریه، کبد و چشم از بیماران مبتلا به مرگ مغزی قبل از توقف قلب، ازآنرو که نجاتدهنده فرد دیگری است، از اهمیت ویژهای برخوردار است [3].
فرایند فراهمآوری اعضای پیوندی در ایران، شامل شناسایی افراد مشکوک به مرگ مغزی، انتخاب مورد مناسب، انتخاب ارگان مناسب، مراقبت، اخذ رضایت خانواده، برداشت ارگان و انتقال ارگان است. براساس دستورالعمل کشوری جهت شناسایی افراد مشکوک به مرگ مغزی در ایران، افرادی به نام بازرسین فراهمآوری اعضای پیوندی وجود دارند که براساس یک جدول و برنامهریزی خاص بهصورت روزانه بیمارستانهای تحت پوشش خود را مورد بازرسی حضوری قرار میدهند. البته طبق دستورالعمل وزارت بهداشت، درمان و آموزش پزشکی، کلیه بیمارستانها موظفاند بیماران کمای عمیق خود را (سطح هوشیاری کمتر از 5) نیز به واحدهای اهدای عضو مربوطه اطلاع دهند.
تشخیص و تأیید مرگ مغزی در ایران در 2 بخش انجام میشود. بخش اول شامل تأییدات بالینی بوده که توسط یک گروه به نام گروه تأیید مرگ مغزی صورت میگیرد. بخش دوم شامل تأیید قانونی بوده که توسط متخصص پزشکی قانونی انجام میشود. در ادامه، به محض ارجاع فرد مرگ مغزی از یک واحد شناسایی یا یک بیمارستان تحت پوشش واحد فراهمآوری اعضای پیوندی به این واحد، باید یک متخصص بیهوشی یا طب اورژانس، یک هماهنگکننده، یک پرستار و یک کمک بهیار و خدمه بهصورت تمام وقت بر بالین فرد مرگ مغزی حاضر باشند. ارائه خبر بد به خانواده نیز در بخش رضایتگیری انجام میشود و توسط هماهنگکنندگان اهدای عضو انجام میشود [4]. یکی از مراکز مهم درزمینه فراهمآوری اعضای پیوندی، استان گیلان است. اولین بخش پیوند کلیه در سال 1377 در بیمارستان رازی رشت راهاندازی شد. شروع فعالیت این مرکز در ابتدا بهعنوان واحد شناسایی و از سال 1387 تا سال 1392 بوده که در سال 1393 به واحد فراهمآوری اعضای پیوندی تبدیل شده است. اعضای این واحد شامل 1 نفر رئیس، 1 نفر مدیر، 2 نفر هماهنگکننده پرستار، 2 نفر هماهنگکننده روانشناس و 1 نفر متخصص بیماریهای خاص است.
امکان بهرهگیری از موارد مرگ مغزی در پیوند اعضا از سال 1387 در گیلان انجام میشود [5]. نرخ بالای تصادفات و مرگومیر ناشی از آن در ایران، یکی از مهمترین دلایل اهدای عضو در ایران و همچنین در گیلان است. براساس آمارهای موجود، میزان مرگومیر ناشی از تصادفات حدود 16 هزار نفر در سال است. همچنین سالانه 5 تا 8 هزار مرگ مغزی رخ میدهد و از میان آنها 2500 تا 4000 قابلیت اهدای عضو دارند. این در حالی است که تعداد سالانه اهدای عضو در ایران کمتر از هزار مورد است. (سال 1399، 645 مورد بوده است). میزان بیماران نیازمند به عضو پیوندی در کشور 25 هزار نفر است و روزانه 7 تا 10 بیمار نیازمند به پیوند عضو فوت میکنند [5، 6]. درحقیقت کمبود اعضای پیوندی یک مشکل جهانی است [7].
یکی از مهمترین دلایل کمبود اعضای پیوندی، عدم تعادل بین تقاضا برای اعضای اهدایی و عرضه است. این موضوع باعث میشود تا تعداد بیشتری از بیماران در لیست پیوند اعضا جان خود را از دست بدهند [8]. بهطور مثال، در ایالات متحده، هر 12 دقیقه، 18 بیمار به فهرست انتظار برای پیوند اعضا اضافه میشوند و تقریباً 18 بیمار هر روز به دلیل عدم دسترسی بهموقع به اعضای اهدایی جان خود را از دست میدهند [9]. در ایران، از 15 هزار مرگ مغزی سالانه ناشی از تصادفات رانندگی، میزان اهدا تنها 2 عضو از بیماران مرگ مغزی از 1 میلیون نفر است. درحالیکه تعداد زیادی از بیماران در لیست پیوند اعضا به دلیل کمبود اعضای اهدایی جان خود را از دست میدهند [10]. براساس آمارهای موجود، میزان اهدای عضو در ایران 7/1 در میلیون، یعنی کمتر از 1 درصد موارد مرگ مغزی است و این در مقایسه با 34 مورد در میلیون در کشور اسپانیا و20 تا 30 مورد در میلیون در اروپا و آمریکا بسیار ناچیز است. طبق بررسیها در ایران سالانه بیش از 7000 بیمار، به بیماران مبتلا به نارسایی کلیه اضافه میشوند که بسیاری از آنها به دلیل عدم دستیابی به کلیه پیوندی فوت میکنند و هزاران نفر با کمک دستگاههای دیالیز، علاوه بر هزینه سرسامآور، زندگی مشقتباری را میگذرانند [11]. درحقیقت شیوع بیماریهای مزمن نظیر پرفشاری خون، دیابت، چاقی و بیماری کلیوی در سالهای اخیر که درنهایت منجر به نارسایی ارگانها میشوند، منجر به افزایش زیاد نیاز به پیوند عضو در ایران شده است [5].
بررسی وضعیت آماری اهدای عضو در ایران حاکی از آن است که از ابتدای شروع پیوند اعضا تا سال 1399، تعداد پیوند انجامشده (کلیه، کبد، قلب، ریه، لوزالمعده، روده) برابر با 69914 مورد [5] و در سال 1399 برابر 1945 مورد بوده است [12]. همچنین کشور ایران در سطح جهانی ازلحاظ اهدای عضو و پیوند در رتبه 32 قرار دارد و شاخص اهدای عضو در ایران 14/3 است که از میزان قابلقبول (30/8) و ایدئال (48/7) فاصله دارد [5].
بهطورکلی کمبود ارگانهای پیوندی در بسیاری از کشورها وجود دارد و عوامل متعددی بر آن تأثیرگذار هستند [13]. کمبود دانش و نبود تیم بینرشتهای متخصص و توانمند در کنار عواملی ازجمله عدم توانایی خانوادهها در تصمیمگیری برای اهدای عضو، پایین بودن سطح آگاهی مردم در شناخت و پذیرش مفهوم مرگ مغزی، عدم تمایل به اهدای عضو، نبود نیروهای متخصص جهت آمادهسازی خانوادهها، مراقبتهای خاص از موارد مرگ مغزی و بیماران دریافتکننده اعضای پیوندی، در فرایند اهدای عضو و پیوند در ایران نقش دارند [14-16]. اولین مشکل کمبود ارگانهای پیوندی در تمام دنیا و ازجمله ایران، ضعف در شناسایی افراد مشکوک به مرگ مغزی است که عوامل متعددی بر آن تأثیر میگذارند [4].
در این راستا، باتوجهبه آمار بالای تصادفات در ایران، تعداد بالای بیماران در لیست انتظار پیوند، کمبود عضو پیوندی و ضعف در شناسایی افراد مشکوک به مرگ مغزی در ایران ضروری است تا مطالعهای در این زمینه انجام شود. همچنین دانستن میزان بروز مرگ مغزی و ایجاد برنامههای بلندمدت که آگاهی درمورد مرگ مغزی را افزایش میدهد، ممکن است تعداد بیمارانی که پتانسیل اهدا دارند را در آینده افزایش دهد. در این راستا، باتوجهبه اینکه گیلان، مرکز اهدای عضو و پیوند در شمال کشور است، تعداد زیادی از بیماران به امید پیوند در این مرکز هستند و تاکنون تنها یک مطالعه در استان گیلان (در خصوص فراوانی اهدای عضو در دوران همهگیری کوویدـ19) انجام شده است. پژوهش حاضر با هدف تعیین فراوانی اهدای عضو و عوامل مرتبط با آن در بیماران با سطح هوشیاری کمتری از 5 بستری در بیمارستانهای استان گیلان در سالهای 1400 و 1401 طراحی و انجام شده است.
روشها
نوع مطالعه و نمونه ها
پژوهش حاضر یک مطالعه تحلیلیمقطعی بوده که بر روی اطلاعات بیماران با سطح هوشیاری کمتر از 5 و بستری در بخشهای مختلف مراکز آموزشیدرمانی و غیرآموزشی در استان گیلان انجام شده است. معیارهای ورود شامل مشخصات تمامی بیمارانی بودند که در سالهای 1400 و 1401 در بیمارستانهای مختلف استان گیلان بستری بوده و سطح هوشیاری کمتر از 5 داشتند. معیارهای عدم ورود شامل ناقص بودن اطلاعات موجود در پروندههای پزشکی، سامانههای مرتبط و همچنین عدم اطلاع داشتن پرسنل واحد فراهمآوری اعضای پیوندی در خصوص وجود این بیماران (و وقوع کاهش سطح هوشیاری در آنها به کمتر از 5) بوده است.
روش نمونهگیری و ابزارها
بعد از کسب تأییدات لازم از معاونت محترم پژوهشی و دریافت کد اخلاق، محققین در تمامی روزهای هفته به مرکز آموزشی و درمانی رازی رشت مراجعه کرده و سپس اطلاعات بیماران با سطح هوشیاری کمتر از 5 را ازطریق پروندههای پزشکی آنها، فرم ثبت اطلاعات موجود در واحد فراهمآوری اعضای پیوندی و سامانه ثبت اطلاعات اهدا و پیوند عضو ایران استخراج کردند. روش نمونهگیری، تمامشماری بوده است.
به منظور دسترسی به پروندههای پزشکی بیماران و فرم ثبت اطلاعات بیماران با سطح هوشیاری کمتر از 5، محققین بعد از کسب اجازه از مسئولین بیمارستان، به واحد بایگانی اسناد پزشکی در واحد فراهمآوری اعضای پیوندی مستقر در همین بیمارستان مراجعه کردند و اطلاعات لازم را از پروندهها و فرمهای مرتبط استخراج کردند. همچنین باتوجهبه اینکه یکی از نویسندگان این مقاله، چیف کوردیناتور شاغل در واحد فراهمآوری اعضای پیوندی بودند، با نام کاربری و رمز اختصاصی خود به اطلاعات ثبتشده در سامانه ثبت اطلاعات اهدا و پیوند عضو ایران دسترسی داشته و اطلاعات لازم را استخراج کرده است.
اطلاعات استخراجشده از پروندههای پزشکی، فرم ثبت اطلاعات بیماران موجود در واحد فراهمآوری اعضای پیوندی، سامانه ثبت اطلاعات اهدا و پیوند عضو ایران و پروندههای پزشکی بیماران شامل سن، جنس، وضعیت تأهل، گروه خونی، دارا بودن کارت اهدای عضو، شغل، سطح درآمد، تحصیلات، قومیت، سابقه خودکشی، بیماریهای زمینهای، علت کاهش سطح هوشیاری، علل نامناسب بودن عضو برای اهدا، علل عدم رضایت خانواده برای اهدای عضو، پیامد بیمار و عضو برداشتشده بوده است.
روش تحلیل دادهها
پس از جمعآوری دادهها و وارد کردن در نرمافزار SPSS نسخه 21 بهمنظور تحلیل آنها، از شاخصهای آماری توصیفی (فراوانی، درصد و میانگین) و استنباطی (تست دقیق فیشر، تی زوجی و تی مستقل) استفاده شد.
یافتهها
اطلاعات جمعیتشناختی
در بررسی نتایج مشخص شد میانگین سنی نمونههای موردبررسی 19/9±52/06 سال، 245 نفر (74/9 درصد) مرد و 82 نفر (25/1 درصد) زن و اکثریت آنها متأهل (266 نفر/81/3 درصد) و میانگین شاخص توده بدنی آنها 3/23±26/25 بوده است. همچنین میانگین سنی موارد مرگ مغزی 12/9±38/26 سال بوده است. رایجترین گروه خونی، O+ (187مورد/57/2 درصد) و کمترین گروه خونی (8 مورد/2/4 درصد) مربوط به AB- بوده است. اکثریت نمونههای موردبررسی دارای سطح تحصیلات در حد دیپلم ( 33/3 درصد)، درآمد در حد متوسط (59/6 درصد)، دارای شغل آزاد (58/7 درصد) و فاقد کارت اهدای عضو بودند (93/9 درصد). همچنین 8 نفر (2/4 درصد) سابقه اقدام به خودکشی را داشتند. قومیت اکثر بیماران موردبررسی گیلک (78 درصد) و سپس تالش (11/3 درصد)، ترک (6/1 درصد)، فارس (4 درصد) و سپس کرد (0/4 درصد) بوده است.
توزیع فراوانی بیماران با سطح هوشیاری کمتر از 5 و اعضای برداشتشده از موارد مرگ مغزی
تعداد بیماران با سطح هوشیاری کمتر از 5 در سال 1400، 179 نفر و در سال 1401، 148 نفر بوده است. از 48 بیمار دچار مرگ مغزی اهداکننده عضو، 109 عضو جهت پیوند به گیرندگان اعضا از بدن آنها برداشت شد (جدول شماره 1).

در میان 109 عضو برداشتشده جهت پیوند، بیشترین میزان مربوط به کلیه (68 عضو / 62/4 درصد) و سپس کبد (36 عضو / 33 درصد) و قلب (5 عضو / 4/6 درصد) بوده است.
بیماریهای زمینهای، عوامل خطر و علل کاهش سطح هوشیاری
در بررسی نتایج مشخص شد 96 نفر (29/4 درصد) دیابت، 175 نفر (53/5 درصد) پرفشاری خون، 11 نفر (3/4 درصد) بدخیمی، 56 نفر (17/1 درصد) بیماری قلبی، 82 نفر (25/1 درصد) جراحی و 134 نفر (59 درصد) مصرف سیگار و الکل داشتند.
بیشترین علل کاهش سطح هوشیاری و به دنبال آن مرگ مغزی در نمونههای موردبررسی شامل علل مغزیعروقی (48/3 درصد)، ضربه (37/3 درصد) و سپس علل قلبیعروقی (6/1 درصد) بودند. علل بدخیمی (4/3 درصد) و علل نامعلوم (4/0 درصد) در ردههای بعدی قرارداشتند. در بین علل مغزیعروقی، رایجترین علت، سکته مغزی در 101 نفر (30/9 درصد) و سپس خونریزی خودبهخودی در 46 نفر (14/1 درصد) و سپس آنوریسم عروق مغزی در 11 نفر (3/4 درصد) بوده است. رایجترین علت ضربه به سر، تصادفات (اتومبیل و موتورسیکلت) در 95 نفر (28/1 درصد) و سقوط در 27 نفر (8/3 درصد) بوده است. رایجترین علل قلبیعروقی، هایپوکسی مغزی به دنبال احیای قلبی ریوی (Post CPR) در 15 نفر (4/6 درصد) بوده است.
علل عدم پیوند در بیماران با سطح هوشیاری کمتر از 5
فراوانی پیامد بیماران شناساییشده با سطح هوشیاری کمتر از 5 در تصویر شماره 1 ارائه شده است.

تعداد کل موارد با سطح هوشیاری کمتر از 5 در سالهای 1400 و 1401 درمجموع برابر با 327 نفر بودهاند که از بین این تعداد، 195 مورد (59/63 درصد) مرگ مغزی بودند (سایر موارد مرگ مغزی نبودند). همچنین از 195 مورد مرگ مغزی، 107 مورد (54/8 درصد) جهت اهدای عضو نامناسب تشخیص داده شدند که عواملی شامل سن بالای 65 سال با 38/3 درصد موارد، عفونتهای سیستماتیک کنترلنشده با 26/2 درصد موارد، وجود بدخیمی با 10/3 درصد، ابتلا به بیماری کوویدـ19 در 9/3 درصد، ناپایداری همودینامیک با 8/4 درصد، ممنوعیتهای قانونی با 4/7 درصد، عفونتهای فعال موضعی و HIV و جنون مغزی هرکدام با 0/9 درصد موارد در آن نقش داشتند. همچنین 40 مورد (20/51 درصد) یا رضایت به اهدا ندادند و یا قبل از برداشت عضو فوت شدند و تنها 48 مورد (24/61 درصد) به اهدای عضو رسیدند.
رضایت خانوادهها جهت اهدای عضو
توزیع فراوانی دلایل عدم رضایت خانواده بیماران دچار مرگ مغزی برای اهدای عضو در تصویر شماره 2 ارائه شده است.

بحث
پژوهش حاضر با هدف تعیین فراوانی اهدای عضو و عوامل مرتبط با آن در بیماران با سطح هوشیاری کمتری از 5 بستری در بیمارستانهای استان گیلان در سالهای 1400 و 1401 طراحی و انجام شده است.
براساس نتایج مطالعه حاضر، میانگین سنی بیماران با سطح هوشیاری کمتر از 5، 19/9±52/06 سال بوده که 245 نفر (74/9 درصد) مرد و 82 نفر (25/1 درصد) زن و میانگین سنی موارد مرگ مغزی 12/9±38/26 سال بوده است. براساس مطالعه افضل آقائی و همکاران که موارد مرگ مغزی را بین سالهای 1385 الی 1392 مورد بررسی قرار دادند، میانگین سن افراد مرگ مغزی 16/50±30/15 سال بوده است. همچنین بیشترین موارد مرگ مغزی را مردان (71 درصد) تشکیل میدادند [17] که همسو با یافتههای پژوهش حاضر است.
همچنین براساس مطالعه خدامی ویشته در سال 1388، سن 92 درصد از موارد مرگ مغزی بالای 15 سال (میانگین 47 سال) گزارش شده است و بیشترین موارد مرگ مغزی را مردان (63 درصد) تشکیل میدادند [18]. براساس مطالعه حاجی حسینلو و همکاران که موارد مرگ مغزی را بین سالهای 1383 الی 1389 در آذربایجان شرقی مورد بررسی قرار دادند، سن 77 درصد از موارد مرگ مغزی بالای 18 سال گزارش شده است [19]. بهطورکلی به نظر میرسد میانگین سن موارد مرگ مغزی در ایران در طی سالهای اخیر افزایش پیدا کرده است. همچنین باتوجهبه بافت فرهنگی کشور ایران، بیشتر راکبین موتورسیکلتها را مردان تشکیل میدهند [20] که میتواند علت بیشتر بودن موارد مرگ مغزی در جمعیت مردان باشد.
در پژوهش حاضر، بیشترین علل کاهش سطح هوشیاری و به دنبال آن مرگ مغزی شامل علل مغزیعروقی (48/3 درصد)، ضربه به سر (37/3 درصد) و سپس علل قلبیعروقی (6/1 درصد) بوده است. در بین علل مغزیعروقی، رایجترین علت، سکته مغزی ( 30/9 درصد) و در بین علت ضربه به سر، رایجترین نوع، تصادفات (اتومبیل و موتورسیکلت) (28/1 درصد) و رایجترین علل قلبیعروقی، بعد از احیای قلبیریوی (4/6 درصد) بودهاند. براساس نتایج مطالعه افضل آقائی و همکاران، آسیب ناشی از تصادفات شایعترین علت (71/7 درصد) و سپس سکته مغزی ایسکمیک (14/9 درصد)، آنوکسی (7/8 درصد) و تومور مغزی (5/6 درصد) به ترتیب سایر علل مرگ مغزی را تشکیل میدادند که همسو با یافتههای پژوهش حاضر است [17].
براساس مطالعه پورحسینی و همکاران و خدامی ویشته و همکاران نیز رایجترین علت مرگ مغزی، ضربه به سر و سپس سکته مغزی هموراژیک (خونریزیهای مغزی) و سکته مغزی ایسکمیک گزارش شده است [18، 21] که همسو با یافتههای پژوهش حاضر است. تصادف با موتورسیکلت علت اصلی 71 درصد از علل مرگ مغزی است [22]. یکی از دلایل شیوع بالای ضربه به سر در موارد مرگ مغزی میتواند مرتبط با تعداد بالای تصادف به وسایل نقلیه در ایران باشد. بهطوریکه براساس مطالعه افضل آقائی و همکاران، تصادف با موتورسیکلت عامل اصلی 71 درصد موارد مرگ مغزی بوده است [17].
براساس مطالعه انجامشده در عربستان صعودی، آسیب ناشی از تصادفات عامل 43 درصد از موارد مرگ مغزی را تشکیل میدهد [23]. در برزیل نیز رایجترین علت مرگ مغزی، سکته مغزی با نرخ 60 درصد گزارش شده است [24]. در بلژیک نیز بیماریهای عروقی و ترومای مغزی بیشترین علل مرگ مغزی را تشکیل میدهند [25]. بهطورکلی علل مرگ مغزی در کشورهای مختلف متفاوت است. بهطوریکه در کشورهای پیشرفته به دلیل بهرهمندی مردم از امکانات بهداشتی و وسایل حملونقل و کیفیت مسیرهای ترابری، رایجترین علت مرگ مغزی، علل عروقی است، ولی در کشورهای درحالتوسعه، بیشترین علت، تصادفات است. ازآنجاکه بهبود وضعیت بهداشتی در ایران باعث افزایش طول عمر بیماران در دهههای اخیر شده است و همچنین باتوجهبه اینکه استان گیلان، سالمندترین استان در ایران است، میتوان انتظار داشت عوارض ناشی از مسن شدن جمعیت نظیر خونریزی و سکتههای مغزی نیز روند افزایشی داشته باشد. همچنین باتوجهبه آمار بالای تصادفات در ایران، شیوع بالای ضربه به سر بهعنوان یکی از عوامل اصلی مرگ مغزی دور از انتظار نیست.
رایجترین علل عدم پیوند در بیماران شناساییشده با سطح هوشیاری کمتر از 5 شامل عدم وقوع مرگ مغزی (30/9 درصد) و سپس مناسب نبودن برای اهدای عضو (30 درصد) بوده است. از 195 مورد مرگ مغزی، 107 مورد (54/8 درصد) جهت اهدای عضو نامناسب تشخیص داده شدند که عواملی، شامل سن بالای 65 سال با 38/3 درصد موارد، عفونتهای سیستماتیک کنترلنشده با 26/2 درصد موارد، وجود بدخیمی با 3/10 درصد، ابتلا به بیماری کوویدـ19 در 9/3 درصد، ناپایداری همودینامیک با 8/4 درصد، ممنوعیتهای قانونی با 4/7 درصد، عفونتهای فعال موضعی و HIV و جنون مغزی هرکدام با 9/0 درصد موارد در آن نقش داشتند. براساس نتایج مطالعهای مشخص شد عواملی نظیر افزایش سن، عفونتهای سیستمیک، بدخیمیها و جنون مغزی میتوانند منجر به اختلال در عملکرد ارگانها شوند که درنهایت منجر به نامناسب بودن اعضا در موارد مرگ مغزی میشوند [26].
در مطالعه حاضر از 195 مورد مرگ مغزی، 27 نفر از بستگان آنها (30/7 درصد) رضایت به اهدای عضو ندادند. در این راستا رایجترین دلایل عدم رضایت خانواده بیماران دچار مرگ مغزی برای اهدای عضو شامل عدم باور به مرگ (22/6 درصد)، عذاب وجدان (11/3 درصد)، درخواست زمان (11/3 درصد) و معجزه (11/3 درصد) بودهاند. براساس مطالعه خدامی ویشته و همکاران، از 184 مورد مرگ مغزی واجد شرایط برای اهدای عضو، 24 نفر قبل از تکمیل فرایند اهدای عضو فوت کردند و 117 نفر از بستگان موارد مغزی رضایت به اهدای عضو نداشتند. بهطورکلی رضایت به اهدای عضو 74 درصد گزارش شده است [18] که همسو با یافتههای پژوهش حاضر است. عوامل مختلفی در نگرش مردم نسبت به اهدای اعضا نقش دارند. از این میان میتوان به میزان تحصیلات، وضعیت اقتصادیاجتماعی، وضعیت فرهنگی و عقاید مذهبی اشاره کرد [27]. تضاد در خانواده و عوامل احساسی حین بروز حادثه مرگ مغزی نیز از دلایل عدم رضایت به اهدای اعضا عنوان شدهاند [28]. رایجترین دلایل عدم رضایت خانواده به اهدای عضو در ایران شامل آشنا نبودن با مفهوم مرگ مغزی، انکار و باور به معجزه گزارش شده است [21] که همسو با یافتههای پژوهش حاضر است. در پژوهش حاضر از 61 مورد مرگ مغزی که اعضای خانواده آنها رضایت به اهدای عضو دادند، تنها 8 نفر کارت اهدای عضو داشتند و ارتباط معنی داری بین برخورداری از کارت اهدای عضو با رضایت خانواده مشاهده نشد. براساس مطالعه خدامی ویشته و همکاران گزارش شده است برخورداری مورد مرگ مغزی از کارت اهدای عضو میتواند میزان رضایت به اهدای عضو توسط خانواده را افزایش دهد [18] که همسو با یافتههای پژوهش حاضر نیست.
نتیجهگیری
مطالعه حاضر نشان داد تعداد بسیار زیادی از بیماران با سطح هوشیاری کمتر از 5 دچار مرگ مغزی میشوند. همچنین تعداد زیادی از موارد مغزی، واجد شرایط اهدای عضو هستند، اما در بسیاری از موارد، اهدای عضو دارای منع نسبی یا مطلق است. از جمله این موارد منع نسبی و یا مطلق میتوان به سن بالای 65 سال، عفونتهای سیستماتیک کنترلنشده، ناپایداری همودینامیک، ممنوعیتهای قانونی، ابتلا به HIV و کوویدـ19 و وجود بدخیمی اشاره کرد. در این راستا، نیاز است تا مطالعات بیشتر درخصوص امکان استفاده از اعضای موارد مرگ مغزی با منع نسبی اهدای عضو برای پیوند در بیماران حاد و اورژانسی انجام شود. همچنین عدم رضایت خانوادهها یکی از مهمترین دلایل عدم اهدای عضو براساس نتایج مطالعه حاضر بوده است. در این راستا جهت افزایش میزان رضایت خانوادهها به اهدای عضو، برنامهریزی مناسب برای فرهنگسازی اجتماعی، ارتقای سطح دانش و نگرش آنها در خصوص ماهیت مرگ مغزی و اهدای عضو ضروری است.
ملاحظات اخلاقی
پیروی از اصول اخلاق پژوهش
این مطالعه در کمیته اخلاق دانشگاه علومپزشکی گیلان با (کد اخلاق: IR.GUMS.REC.1402.056) تصویب شد.
حامی مالی
ایﻦ ﻣﻄﺎﻟﻌﻪ ﺗﺤﺖ ﺣﻤﺎیﺖ ﻣﺎلی مرکز مولتی دیسیپلینری پزشکی بازساختی، فراهمآوری و پیوند اعضا و معاونت تحقیقات و فناوری دانشگاه علومپزشکی گیلان اﻧﺠﺎم ﺷﺪه اﺳت.
مشارکت نویسندگان
تهیه پیشنویس دستنوشته: علی منفرد، سعید انواری، سیامک ریماز، لطیف پناهی، سمیه پوی و سمانع غضنفر طهران؛ بازبینی نقادانه: علی منفرد، سعید انواری، سیامک ریماز، لطیف پناهی و سمیه پوی؛ تحلیل آماری: سامان معروفیزاده، لطیف پناهی و سمیه پوی؛ جذب منابع مالی: سیامک ریماز و لطیف پناهی؛ حمایت اداری، فنی یا موادی: سیامک ریماز، آرزو خیالی، کیوان عبدی و لطیف پناهی؛ نظارت: علی منفرد، سیامک ریماز، سعید انواری و مرتضی رهبر طارمسری.
تعارض منافع
بنابر اظهار نویسندگان این مقاله تعارض منافع ندارد.
تشکر و قدردانی
نویسندگان از مرکز مولتی دیسیپلینری پزشکی بازساختی، فراهمآوری و پیوند اعضا بازساختی دانشگاه علومپزشکی گیلان و کلیه همکاران شاغل در بیمارستان رازی رشت و همه شرکتکنندگان که در این پژوهش ما را همراهی کردند، تشکر و قدردانی کنند.
References
- Lewis A, Koukoura A, Tsianos GI, Gargavanis AA, Nielsen AA, Vassiliadis E. Organ donation in the US and Europe: The supply vs demand imbalance. Transplantation Reviews. 2021; 35(2):100585. [DOI:10.1016/j.trre.2020.100585] [PMID]
- Sade RM. Brain death, cardiac death, and the dead donor rule. Journal of the South Carolina Medical Association (1975). 2011; 107(4):146-9. [PMID]
- Wijdicks EF. The diagnosis of brain death. New England Journal of Medicine. 2001; 344(16):1215-21 [DOI:10.1056/NEJM200104193441606] [PMID]
- Iranian Society of Organ Donation. [Reviewing on organ donation Tehran (Persian)]. Tehran: Iranian Society of Organ Donation; 2015. [Link]
- Iranian Society of Organ Donation. [Donation (Persian)]. Tehran: Iranian Society of Organ Donation; 2022. [Link]
- Kiani M, Abbasi M, Ahmadi M, Salehi B. Organ transplantation in Iran; current state and challenges with a view on ethical consideration. Journal of Clinical Medicine. 2018; 7(3):45 [DOI:10.3390/jcm7030045] [PMID]
- Wolfe RA, Roys E, Merion RM. Trends in organ donation and transplantation in the United States, 1999-2008. American Journal of Transplantation. 2010; 10(4):961-72. [DOI:10.1111/j.1600-6143.2010.03021.x] [PMID]
- Rech TH, Moraes RB, Crispim D, Czepielewski MA, Leitao CB. Management of the brain-dead organ donor: A systematic review and meta-analysis. Transplantation. 2013; 95(7):966-74 [DOI:10.1097/TP.0b013e318283298e] [PMID]
- McQuillan KA, Makic MBF, Whalen E. Trauma nursing E-Book: From resuscitation through rehabilitation. Amsterdam: Elsevier Health Sciences; 2019. [Link]
- Manzari Z, Mohammadi E, Heydari A, Shearbaff HA, Azizi MM, Khaleghi E. Exploring the needs and perceptions of Iranian families faced with brain death news and request to donate organ: A qualitative study. International Journal of Organ Transplantation Medicine. 2012; 3(2):92. [PMID]
- Abbasi Z, Peyman A. [Survey brain death and organ donation in Iran (Persian)]. Medical Law Journal. 2012; ;6(20):43-54. [Link]
- Iranian Society of Organ Donation. [Global report on organ donation and transplantation 2020 in Iran (Persian)]. Tehran: Iranian Society of Organ Donation; 2020. [Link]
- No Author. Nudging family decision-making process on organ donation. 2019.
- Abbasi P, Yoosefi Lebni J, Nouri P, Ziapour A, Jalali A. The obstacles to organ donation following brain death in Iran: A qualitative study. BMC Medical Ethics. 2020; 21(1):83.[DOI:10.1186/s12910-020-00529-8] [PMID]
- Hejazi SS, Nikbakht S, Jouybari L, Abadi MH, Davoodi D, Azizi TH, et al. Knowledge and attitudes toward brain death and organ donation in Bojnurd. Electronic Physician. 2017; 9(7):4746-52. [DOI:10.19082/4746] [PMID]
- YazdiMoghaddam H, Manzari ZS, Mohammadi E. Nurses’ challenges in caring for an organ donor brain dead patient and their solution strategies: A systematic review. Iranian Journal of Nursing and Midwifery Research. 2020; 25(4):265 -72.[DOI:10.4103/ijnmr.IJNMR_226_18] [PMID]
- AfzalAghaee M, khorsand Vakilzadeh A, Rahmanifar F, Movahed nia N, khaleghi E. [Factors related to organ donation from brain dead patients in teaching hospitals of mashhad university of medical sciences during 1392-1385 (Persian)]. Medical Journal of Mashhad University of Medical Sciences. 2016; 59(3):148-54. [DOI:10.22038/mjms.2016.7715]
- Khoddami Vishteh HR, Ghorbani F, Ghobadi O, Shafaghi Sh, Barbati ME, Rostami Louyeh A, et al. [Causes and follow-up outcomes of brain dead patients in Shahid Beheshti University of Medical Sciences hospitals (Persian)]. Pajoohande. 2010; 15(4):171-8. [Link]
- Hajyhosseinloo M, Eftekhari A, Gorbani S, Zarei A. Study of Brain Death and Organ Donation in West Azerbaijan Province (2004-2010). Iranian Journal of Forensic Medicine. 2011; 17(3):149-55. [Link]
- Heydari ST, Hoseinzadeh A, Ghaffarpasand F, Hedjazi A, Zarenezhad M, Moafian G, et al. Epidemiological characteristics of fatal traffic accidents in Fars province, Iran: A community-based survey. Public Health. 2013; 127(8):704-9. [DOI:10.1016/j.puhe.2013.05.003] [PMID]
- Pourhosein E, Bagherpour F, Latifi M, Pourhosein M, Pourmand G, Namdari F, et al. The influence of socioeconomic factors on deceased organ donation in Iran. Korean Journal of Transplantation. 2022; 36(1):54-60. [DOI:10.4285/kjt.21.0034] [PMID]
- Bahadorimonfared A, Soori H, Mehrabi Y, Delpisheh A, Esmaili A, Salehi M, et al. Trends of fatal road traffic injuries in Iran (2004-2011). Plos One. 2013; 8(5):e65198. [DOI:10.1371/journal.pone.0065198] [PMID]
- Aldawood A, Al Qahtani S, Dabbagh O, Al-Sayyari AA. Organ donation after brain-death: experience over five-years in a tertiary hospital. Saudi Journal of Kidney Diseases and Transplantation : An Official Publication of the Saudi Center for Organ Transplantation, Saudi Arabia. 2007; 18(1):60-4. [PMID]
- Tessmer CS, da Silva AR, Barcellos FC, Araujo CL, da Costa JD, Böhlke M. Do people accept brain death as death? A study in Brazil. Progress in Transplantation . 2007; 17(1):63-7. [DOI:10.1177/152692480701700110] [PMID]
- Desschans B, Evrard P; Coordinator Transplant Section of the Belgian Transplant Society. Organ donation and transplantation statistics in Belgium for 2012 and 2013. Transplantation Proceedings. 2014; 46(9):3124-6. [DOI:10.1016/j.transproceed.2014.09.170] [PMID]
- Mizraji R, Pérez S, Alvarez I. Brain death: epidemiology and quality control of solid organ donor generation. Transplantation Proceedings. 2004; 36(6):1641-4. [DOI:10.1016/j.transproceed.2004.06.066] [PMID]
- Erdoğan O, Yücetin L, Tuncer M, Keçecioğlu N, Gürkan A, Akaydin M, et al. Attitudes and knowledge of Turkish physicians about organ donation and transplantation. Transplantation proceedings. 2002; 34(6):2007-8. [DOI:10.1016/S0041-1345(02)02831-2] [PMID]
- Marks WH, Wagner D, Pearson TC, Orlowski JP, Nelson PW, McGowan JJ, et al. Organ donation and utilization, 1995-2004: entering the collaborative era. American Journal of Transplantation. 2006; 6(5 Pt 2):1101-10. [DOI:10.1111/j.1600-6143.2006.01269.x] [PMID]
| بازنشر اطلاعات | |
 |
این مقاله تحت شرایط Creative Commons Attribution-NonCommercial 4.0 International License قابل بازنشر است. |